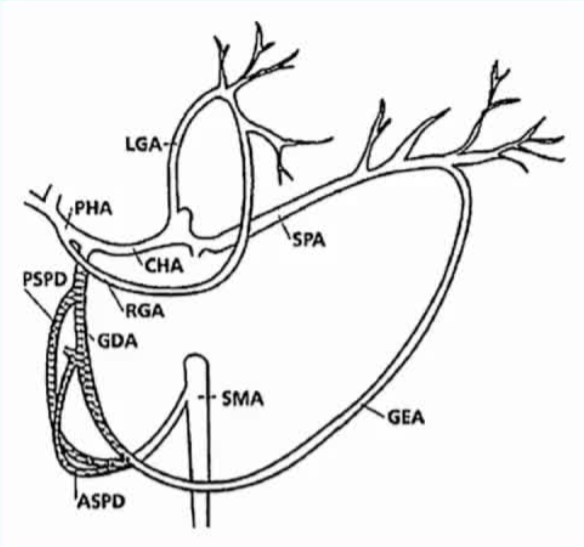
 ЮИКЭЪЎЖўжИГІЧјгђЕФбЊЙмНтЦЪЬиЕуЃЌвдМАЫќЖдОЕМЙмЖЏТіЫЈШћЃЈTAEЃЉжЮСЦЕФСйДВгАЯьЁЃ вдЯТЪЧОпЬхНтЪЭЃК 1. КЫаФКЌвх“ЮИКЭЪЎЖўжИГІЕФбЊЙмЙЉгІЗЧГЃЗсИЛЃЌДцдкДѓСПЕФВржЇбЛЗЃЈШпгрбЊЙЉЃЉЁЃетЫфШЛПЩФмЪЙГЩЙІЕФЫЈШћжЮСЦИќОпЬєеНадЃЌЕЋЫќвВНЕЕЭСЫЫЈШћЪѕКѓЗЂЩњШБбЊЕФЗчЯеЁЃ”2. НтЦЪНсЙЙЯъНтЮФжаЬсЕНЕФМИжЇжївЊЖЏТіМАЦфзпааШчЯТЃК· LGA (Left gastric artery, ЮИзѓЖЏТі)ЃКжївЊЙЉгІЮИКЭдЖЖЫЪГЙмЁЃ · RGA (Right gastric artery, ЮИгвЖЏТі)ЃКЫќЕФЦ№дДБфвьНЯЖрЁЃзюГЃМћЕФЪЧЦ№дДгкИЮЙЬгаЖЏТіЁЂИЮзѓЖЏТіЛђИЮжаЖЏТіЃЌЕЋвВПЩФмЦ№дДгкЮИЪЎЖўжИГІЖЏТіЃЈGDAЃЉЛђИЮгвЖЏТіЃЈRHAЃЉЁЃ · GDA (Gastroduodenal artery, ЮИЪЎЖўжИГІЖЏТі)ЃКЪЧЙЉгІЪЎЖўжИГІКЭвШЯйЭЗВПЕФжївЊЖЏТіЁЃ3. СйДВвтвхЃЈЮЊКЮ“МШЪЧЬєеНгжЪЧБЃЛЄ”ЃЉетЖЮЮФзжНтЪЭСЫНщШыЗХЩфПЦвНЩњдкДІРэЩЯЯћЛЏЕРГібЊЃЈШчРЃбёГібЊЃЉЪБЕФЙиМќПМСПЃК· ЬєеНадЃЈИќРЇФбЃЉЃКгЩгкбЊЙмЭјТчЗсИЛЧвДцдк“ВржЇбЛЗ”ЃЈМДвЛЬѕбЊЙмЖТШћКѓЃЌСэвЛЬѕбЊЙмПЩвдЭЈЙ§“ХдТЗ”МЬајЙЉбЊЃЉЃЌМДЪЙвНЩњЖТзЁСЫе§дкГібЊЕФбЊЙмЃЈШчGDAЃЉЃЌШчЙћЮДФмДІРэЕєЫљгаЧБдкЕФВржЇбЊЙмЃЈШчРДздRGAЛђГІЯЕФЄЩЯЖЏТіЕФВржЇЃЉЃЌГібЊПЩФмЛсИДЗЂЁЃетОЭвЊЧѓвНЩњдкЫЈШћЪББиаыЗЧГЃОЋШЗЃЌгаЪБашвЊВЩгУ“МаВуЗЈ”ЃЈМДЫЈШћГібЊЕуЕФНќЖЫКЭдЖЖЫЃЉЁЃ· БЃЛЄадЃЈНЕЕЭШБбЊЗчЯеЃЉЃКе§ЪЧвђЮЊбЊЙЉЗсИЛЧвгаВржЇДњГЅЃЌМДЪЙвНЩњЮЊСЫжЙбЊЖјЖТШћСЫФГвЛЖЮЖЏТіЃЈШчGDAЃЉЃЌжмЮЇЕФе§ГЃзщжЏЃЈШчЪЎЖўжИГІЃЉвРШЛФмЭЈЙ§ЦфЫћЮДЪмгАЯьЕФбЊЙмЃЈШчЮИгвЖЏТіЛђГІЯЕФЄЩЯЖЏТіЕФВржЇЃЉЛёЕУзуЙЛЕФбЊвКЙЉгІЁЃвђДЫЃЌЯрБШгкНсГІЕШВржЇНЯЩйЕФВПЮЛЃЌЮИКЭЪЎЖўжИГІЗЂЩњЫЈШћКѓШБбЊЛЕЫРЃЈШчДЉПзЛђЯСеЃЉЕФЗчЯеНЯЕЭЁЃзмНсетЖЮЮФзжНвЪОСЫЩЯЯћЛЏЕРНщШыЫЈШћжаЕФвЛИіЦНКтЕуЃКЗсИЛЕФВржЇбЛЗМШЪЧЫЈШћжЮСЦЕФММЪѕФбЕуЃЈвђЮЊШнвздйГібЊЃЉЃЌвВЪЧБЃжЄжЮСЦАВШЋадЕФНтЦЪЛљДЁЃЈвђЮЊВЛШнвзАбзщжЏ“ЖіЫР”ЃЉЁЃбгајжЎЧАЙигкЩЯЯћЛЏЕРбЊЙмНтЦЪЕФЬжТлЃЌНјвЛВНОпЬхУшЪіСЫЮИДѓЭфКЭЪЎЖўжИГІЕФбЊЙЉЬиЕуЃЌжиЕуЧПЕїСЫетСНИіЧјгђЕФ“ЖЏТіЙ”НсЙЙМАЦфСйДВвтвхЁЃ 1. КЫаФКЌвхетЖЮЮФзжУшЪіСЫЮИДѓЭфКЭЪЎЖўжИГІЧјгђЖРЬиЕФ“ЖЏТіЙ”НсЙЙЁЃетжжНсЙЙБОжЪЩЯЪЧЬьШЛЕФВржЇбЛЗЭЈТЗЃЌЫќЮЊНщШыЫЈШћжЮСЦЬсЙЉСЫНтЦЪбЇЛљДЁЃКвЛЗНУцдіМгСЫжЮСЦЕФИДдгадЃЈвђЮЊашвЊДІРэећИіЙаЮНсЙЙЃЉЃЌСэвЛЗНУцдђНјвЛВННЕЕЭСЫЪѕКѓШБбЊЕФЗчЯеЃЈвђЮЊЫЋжиЙЉбЊЃЉЁЃ2. НтЦЪНсЙЙЯъНт(1) ЮИДѓЭфЕФбЊЙЉЃКЮИЭјФЄЖЏТіЙЮИДѓЭфгЩЮИЭјФЄЖЏТіЙЙЉбЊЁЃгвЮИЭјФЄЖЏТіЃЈRGEAЃЉЃКЭЈГЃЦ№дДгкЮИЪЎЖўжИГІЖЏТіЃЈGDAЃЉЃЌбиЮИДѓЭфгвВрзпааЁЃ зѓЮИЭјФЄЖЏТіЃЈLGEAЃЉЃКЪЧЦЂЖЏТідЖЖЫЕФЗжжЇЃЌбиЮИДѓЭфзѓВрзпааЁЃ ЖЏТіЙЕФЭъећадЃКетСНЬѕЖЏТідкДѓЭфВрЯрЛЅЮЧКЯЃЌаЮГЩвЛИіЭъећЕФЖЏТіЙЁЃЮФжажИГіЃЌДѓдМ 65% ЕФШЫгЕгаЭъећЕФЖЏТіЙЃЛЦфгр35%ЕФШЫПЩФмДцдкЙВЛЭъећЛђНЯБЁШѕЕФЧщПіЁЃ (2) ЪЎЖўжИГІЕФбЊЙЉЃКвШЪЎЖўжИГІЖЏТіЙЪЎЖўжИГІгЩвШЪЎЖўжИГІЖЏТіЙЙЉбЊЁЃЫЋжиРДдДЃК ЩЯЗНЃКРДздЮИЪЎЖўжИГІЖЏТіЃЈGDAЃЉ ЗжГіЕФвШЪЎЖўжИГІЩЯЖЏТіЃЈЗжЮЊЧАжЇКЭКѓжЇЃЉЁЃ ЯТЗНЃКРДздГІЯЕФЄЩЯЖЏТіЃЈSMAЃЉ ЗжГіЕФвШЪЎЖўжИГІЯТЖЏТіЃЈвВЗжЮЊЧАжЇКЭКѓжЇЃЉЁЃ ЮЧКЯЃКЩЯЯТСНзщЖЏТідквШЭЗКЭЪЎЖўжИГІжЎМфЯрЛЅЮЧКЯЃЌаЮГЩЧАКѓСНИіЖЏТіЙЃЌЛЗШЦВЂзЬбјЪЎЖўжИГІЁЃ 3. СйДВвтвхЃЈЮЊКЮживЊЃЉНсКЯЩЯвЛЖЮЬсЕНЕФ“ЗсИЛбЊЙЉ”КЭ“НЕЕЭШБбЊЗчЯе”ЃЌетЖЮЮФзжНјвЛВННтЪЭСЫОпЬхЕФНтЦЪЛњжЦЃКШБбЊЗчЯеМЋЕЭЃК ЮИДѓЭфЃКвђЮЊгаЮИЭјФЄЖЏТіЙЃЌМДЪЙЮИЪЎЖўжИГІЖЏТіЃЈGDAЃЉНќЖЫБЛЫЈШћЃЌЮИДѓЭфШдШЛПЩвдЭЈЙ§ЦЂЖЏТі→зѓЮИЭјФЄЖЏТі→ЖЏТіЙЛёЕУбЊСїЁЃ ЪЎЖўжИГІЃКвђЮЊгавШЪЎЖўжИГІЖЏТіЙЃЌМДЪЙЮИЪЎЖўжИГІЖЏТіЃЈGDAЃЉНќЖЫБЛЫЈШћЃЌГІЯЕФЄЩЯЖЏТіЃЈSMAЃЉШдШЛПЩвдЭЈЙ§вШЪЎЖўжИГІЯТЖЏТі→ЖЏТіЙЯђЩЯДњГЅЙЉбЊЁЃ жЮСЦВпТдЕФЦєЪОЃК ЖдгкЮИДѓЭфЕФГібЊЃЌШчЙћГібЊЕуППНќзѓЮИЭјФЄЖЏТіЃЌНщШывНЩњПЩФмашвЊПМТЧЦЂЖЏТіЕФТЗОЖЁЃ 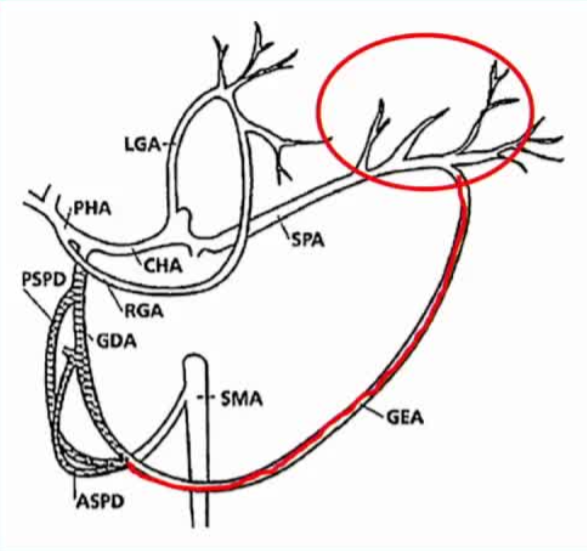 ЖдгкЪЎЖўжИГІЧђВПЛђНЕВПЕФГібЊЃЈЭЈГЃЪЧЮИЪЎЖўжИГІЖЏТіЙЉбЊЧјгђЃЉЃЌМДЪЙНќЖЫБЛЫЈШћЃЌжЛвЊвШЪЎЖўжИГІЖЏТіЙЭъећЃЌдЖЖЫзщжЏВЛЛсШБбЊЁЃ “ЭъећЖЏТіЙ”ЕФБШР§ЃЈ65%ЃЉ ЬсЪОвНЩњЃЌЫфШЛДѓЖрЪ§ЛМепгаСМКУЕФДњГЅЃЌЕЋШдгадМШ§ЗжжЎвЛЕФШЫВржЇбЛЗНЯШѕЃЌдкЫЈШћЪБашвЊИќМгНїЩїЃЌвдМѕЩйвђДњГЅВЛзуЕМжТЪЎЖўжИГІЯСеЛђДЉПзЕФЗчЯеЁЃ 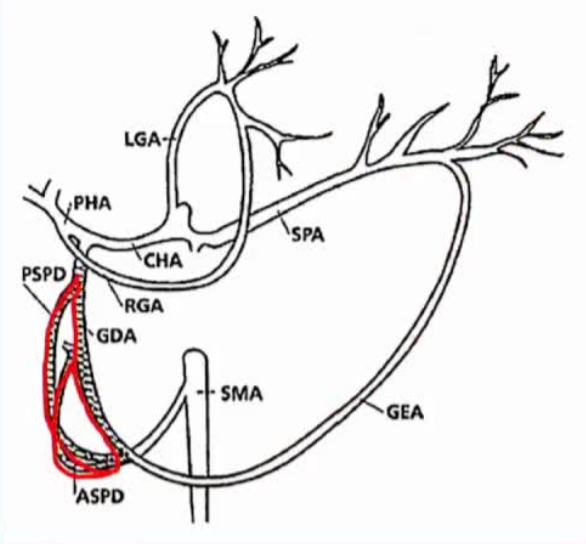 змНсетСНЖЮЮФзжЙВЭЌЙЙНЈСЫЩЯЯћЛЏЕРНщШыЫЈШћЕФНтЦЪбЇЛљДЁЃКЮИКЭЪЎЖўжИГІЭЈЙ§“ЮИЭјФЄЖЏТіЙ”КЭ“вШЪЎЖўжИГІЖЏТіЙ”аЮГЩСЫУмМЏЕФВржЇбЛЗЭјТчЁЃ етвЛЭјТчдкНтЦЪбЇЩЯНтЪЭСЫЮЊЪВУДЩЯЯћЛЏЕРЫЈШћБШЯТЯћЛЏЕРЃЈНсГІЃЉИќАВШЋЃЈШБбЊТЪЕЭЃЉЃЌЕЋЭЌЪБвВвЊЧѓНщШывНЩњБиаыЪьЯЄетаЉЙаЮНсЙЙЃЌвдБуОЋзМЖЈЮЛВЂдЄВтЫЈШћКѓЕФбЊСїДњГЅЧщПіЁЃ |

