| БОРИФПвЛжБдкЩюШыЬНЬжМБадЗЧОВТіЧњеХадЩЯЯћЛЏЕРГібЊЕФЙмРэЃЌЬиБ№ЪЧФкОЕгыНщШыЕФазїЁЂбЊЙмНтЦЪЁЂЫЈШћЪБЛњЕШЁЃжЎЧАвбОЯъЯИЬжТлЙ§ACG/ESGEжИФЯЁЂНщШыЗХЩфбЇзлЪіЃЌвдМАФкОЕвНЪІХаЖЯЕФживЊадЁЃРИФПНјвЛВНОлНЙдкCTЕФНЧЩЋЩЯЃЌетЪЧвЛИіЗЧГЃздШЛЕФбгЩь——дкОіЖЈЪЧЗёНјаабЊЙмдьгАжЎЧАЃЌCTбЊЙмГЩЯёИУВЛИУзіЃП CTбЊЙмдьгАСщУєЖШ/ЬивьадПЩДя86-90%ЃЌФмМьВтЕНдМ0.3 ml/minЕФГібЊЃЌФмЯдЪОжмЮЇНтЦЪНсЙЙКЭЭъећбЊЙмНтЦЪвдЙцЛЎбЊЙмНщШыЁЃетЯдШЛЪЧдкжЇГжCTбЊЙмГЩЯёЕФМлжЕЁЃ ПМТЧвЛИіЙиМќЕФСйДВЧщОГЃКбЊСїЖЏСІбЇВЛЮШЖЈЕФЛМепЁЃжИФЯКЭЮФЯзЖМЧПЕїЃЌЖдгканПЫЛђГжајЛюЖЏадГібЊЕФЛМепЃЌВЛгІвђЕШД§CTЖјбгЮѓНщШыЁЃФЧУДЃЌCTЕФЪЪгУГЁОАгІИУЪЧбЊСїЖЏСІбЇЯрЖдЮШЖЈЕФЛМепЃЌЛђепФЧаЉФкОЕКѓШдЮоЗЈЖЈЮЛЁЂГібЊМфаЊадЕФЧщПіЁЃ ЮЪЬтБОжЪЩЯЪЧЯыЕУЕНвЛИіСйДВОіВпПђМмЃКЪВУДЧщПіЯТИУзіCTЃЌЪВУДЧщПіЯТВЛИУзіЁЃашвЊЬсЙЉвЛИіЧхЮњЕФЖдБШЗжЮіЃЌЭЛГіCTЕФгХЪЦЁЂОжЯоадЃЌВЂИјГіОпЬхЕФСйДВГЁОАНЈвщЁЃ вдЯТНЙгкМБадЩЯЯћЛЏЕРГібЊжаMDCTбЊЙмГЩЯёЃЈMDCTAЃЉЕФгІгУМлжЕЃЌВЂЬсГіСЫвЛИіЙиМќЕФСйДВОіВпЮЪЬтЃК“зіCTЛЙЪЧВЛзіCTЃП” НсКЯЮвУЧжЎЧАЬжТлЕФ“ФкОЕгХЯШЁЂНщШыИњНј”вдМА“ВЛЮШЖЈЛМепгІОЁдчНщШы”ЕФТпМЃЌетЖЮФкШнЮЊCTдкЦфжаЕФЖЈЮЛЬсЙЉСЫживЊВЙГфЁЃвдЯТЪЧЖдИУЮЪЬтЕФЯЕЭГадНтЮіЃК вЛЁЂMDCTбЊЙмГЩЯёЕФКЫаФгХЪЦЮФжаЬсЕНЕФМИИіЙиМќЪ§ОнЕуЃК
ЖдБШДЫЧАЮвУЧЬжТлЙ§ЕФ DSAЃЈЪ§зжМѕгАбЊЙмдьгАЃЉ ЕФМьВтуажЕЃЈдМ0.5–1.0 mL/minЃЉЃЌMDCTAдкМьВтМЋЩйСПЛюЖЏадГібЊЗНУцИќЮЊУєИаЁЃ ЖўЁЂCTдкСйДВТЗОЖжаЕФЖЈЮЛ1. бЊСїЖЏСІбЇЮШЖЈЛМепЃКЭЦМіЯШааCTЖдгкбЊСїЖЏСІбЇЮШЖЈЁЂЮоГжајЛюЖЏадГібЊеїЯѓЕФЛМепЃКCTПЩвд УїШЗГібЊВПЮЛЃЈЮИЁЂЪЎЖўжИГІЁЂаЁГІЕШЃЉ CTПЩвд ЗЂЯжЧБдкВЁвђЃЈРЃбёЁЂжзСіЁЂбЊЙмЛћаЮЁЂМйадЖЏТіСіЕШЃЉ CTПЩвд ЯдЪОЭъећбЊЙмНтЦЪЃЈШчЮИзѓЖЏТіЦ№дДБфвьЁЂвШЪЎЖўжИГІЖЏТіЙЧщПіЁЂгаЮоЬцДњИЮЖЏТіЕШЃЉЃЌЮЊКѓајНщШыжЮСЦЬсЙЉ“ТЗЯпЭМ” 2. бЊСїЖЏСІбЇВЛЮШЖЈЛМепЃКCTВЂЗЧБиаыЖдгквбОДцдканПЫЁЂГжајЛюЖЏадГібЊЁЂашвЊНєМБжЙбЊЕФЛМепЃКгІ жБНгНјШыбЊЙмдьгАЃЌВЛгІвђЕШД§CTЖјбгЮѓНщШыЪБЛњ етжжЧщПіЯТЃЌCTЕФЖюЭтаХЯЂВЛзувдЕжЯћЪБМфбгЮѓДјРДЕФЗчЯе ФкОЕвбЬсЙЉЖЈЮЛаХЯЂЪБЃЌCTЕФБивЊадНјвЛВННЕЕЭ етгыжЎЧАв§гУЕФ“The ability to achieve bleeding control … depends chiefly on early intervention”ИпЖШвЛжТЁЃ Ш§ЁЂCTгыФкОЕЁЂНщШыЕФаЭЌЙиЯЕ
ЫФЁЂCTЕФОжЯоадОЁЙмCTОпгаИпСщУєЖШКЭНтЦЪаХЯЂгХЪЦЃЌЕЋШдДцдквдЯТЮЪЬтЃКЪБМфГЩБОЃКCTЩЈУшЁЂЭМЯёКѓДІРэЁЂгАЯёХаЖСашвЊЪБМфЃЌЖдгкВЛЮШЖЈЛМепПЩФмЕУВЛГЅЪЇ ЖдБШМСИККЩЃКПЩФмМгжиЩіЙІФмВЛШЋЛМепЕФИКЕЃ ЮоЗЈжЮСЦЃКCTНіеяЖЯЃЌВЛФмжЙбЊЃЛШєCTбєадЃЌШдашдйааDSA/TAE МйвѕадЃКМДЪЙCTвѕадЃЌШєСйДВИпЖШЛГвЩЛюЖЏадГібЊЃЌШдПЩФмашвЊдкDSAЯТНјаа“ОбщадЫЈШћ” ЮхЁЂОіВпПђМмЃКCT OR NOT-CTЃПСйДВГЁОА ЪЧЗёааCTбЊЙмГЩЯё РэгЩЁЂ
СљЁЂзмНсдMDCT angiography is able to detect bleeding from the amounts of approximately 0.3 ml/min. Depict surrounding anatomical structures and complete vascular anatomy (planning of subsequent endovascular intervention)”ЧПЕїСЫCTЕФСНДѓКЫаФМлжЕЃКИпСщУєЖШМьВт + НщШыЪжЪѕЙцЛЎЁЃЕЋдкСйДВЪЕМљжаЃЌCTВЛЪЧБиаыЕФВНжшЃЌЖјЪЧИљОнЛМепбЊСїЖЏСІбЇзДЬЌКЭФкОЕНсЙћбЁдёадЪЙгУЕФЙЄОпЁЃ ЮШЖЈЛМепЃКCTЪЧФкОЕгыНщШыжЎМфЕФ“ЧХСК”ЃЌЬсЙЉОЋзМНтЦЪаХЯЂ ВЛЮШЖЈЛМепЃКЪБМфЪЧзюБІЙѓЕФзЪдДЃЌгІжБНгНјШыDSA/TAE етвВНтЪЭСЫЮЊЪВУДдкаэЖрМБадЩЯЯћЛЏЕРГібЊЙмРэТЗОЖжаЃЌCTбЊЙмГЩЯёБЛЖЈЮЛЮЊ “дкбЊСїЖЏСІбЇЮШЖЈЧвФкОЕЮДФмУїШЗЛђПижЦГібЊЪБЕФПЩбЁМьВщ” ЃЌЖјЗЧЧПжЦадВНжшЁЃ МБадЗЧЪГЕРОВТіЧњеХЮШЖЈЛМепбЊЙмдьгАЪБЛњ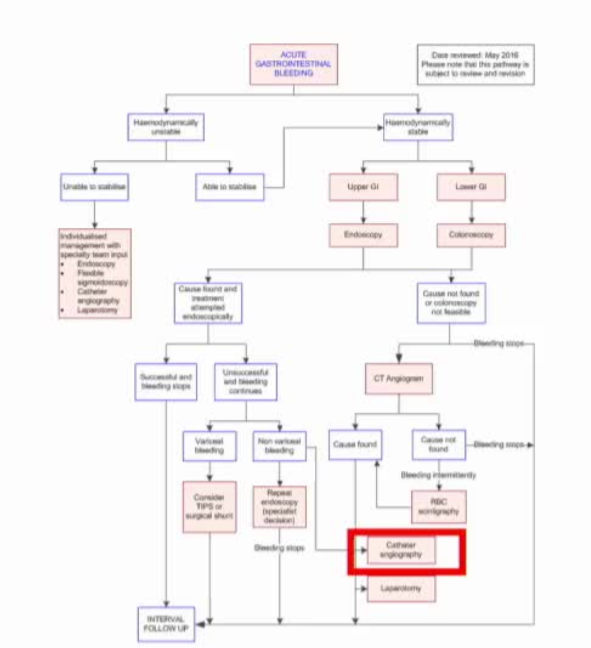 ЯИЛЏСЫбЊСїЖЏСІбЇЮШЖЈЕФМБадЩЯЯћЛЏЕРГібЊЛМепНјаабЊЙмдьгАЕФЪБЛњгыЪѕЧАзМБИВпТдЃЌгыжЎЧАЬжТлЕФ“ВЛЮШЖЈЛМепгІОЁдчНщШы”аЮГЩСЫЭъећЕФСйДВОіВпЖдееЁЃ вдЯТЪЧеыЖдЮШЖЈЛМепНщШыЪБЛњгыЪѕЧАМьВщЕФЯЕЭГНтЮіЃК вЛЁЂЮШЖЈЛМепЕФНщШыДЅЗЂЬѕМўЮФЯзУїШЗСЫЮШЖЈЛМепашвЊЦєЖЏбЊЙмдьгАЕФСНИіЙиМќЬѕМўЃК1. “Failed to respond to conservative medical therapy”ЖдБЃЪижЮСЦЮоЗДгІБЃЪижЮСЦАќРЈЃК · вКЬхИДЫе · ЪфбЊЃЈЯожЦадВпТдЃЌHb < 7 g/dLЃЉ · жЪзгБУвжжЦМСЃЈPPIЃЉвжЫсжЮСЦЃЈЯъМћКѓајЃЉ · ОРе§Ф§бЊЙІФмеЯА ШчЙћОЙ§ЩЯЪіжЮСЦКѓЃЌЛМепШдГжајДцдкГібЊеїЯѓЃЈШчбЊКьЕААзГжајЯТНЕЁЂбЊСїЖЏСІбЇЧїгкВЛЮШЖЈЁЂЗДИДКкБуЛђХЛбЊЃЉЃЌдђЬсЪОБЃЪижЮСЦЪЇАмЃЌашПМТЧНщШыЁЃ 2. “Failed at least one, and sometimes two, attempts for endoscopic intervention”ОЙ§жСЩйвЛДЮЃЈгаЪБСНДЮЃЉФкОЕжЙбЊГЂЪдЪЇАм· етЬхЯжСЫНщШызїЮЊЖўЯпЛђШ§ЯпЭьОШжЮСЦЕФЖЈЮЛ · гыВЛЮШЖЈЛМепВЛЭЌЃЈВЛЮШЖЈепПЩЬјЙ§дйДЮФкОЕжБНгНщШыЃЉЃЌЮШЖЈЛМепдЪаэФкОЕвНЪІга1–2ДЮГЂЪдЛњЛс · ШєФкОЕУїШЗГібЊЕуЕЋжЙбЊЪЇАмЃЈШчРЃбёЛљЕзЯЫЮЌЛЏЁЂбЊЙмжБОЖЙ§ДѓЁЂЮЛжУЕѓзъЃЉЃЌЛђФкОЕЮоЗЈЖЈЮЛГібЊЕуЃЌдђНјШыНщШыТЗОЖ ЖўЁЂЮШЖЈЛМепЕФЪѕЧАМьВщВпТд1. “Pre-procedural MDCT is fundamental”ЪѕЧАMDCTбЊЙмГЩЯёжСЙиживЊгыВЛЮШЖЈЛМеп“жБНгDSA”ВЛЭЌЃЌЮШЖЈЛМепгаГфдЃЪБМфЭъГЩИќОЋзМЕФЪѕЧАЙцЛЎЃК
2. “Scintigraphy with labeled red blood cells can be employed”БъМЧКьЯИАћКЫЫиЯдЯёПЩзїЮЊБИбЁ
Ш§ЁЂЮШЖЈ vs ВЛЮШЖЈЛМепЕФНщШыЪБЛњЖдБШ
ЫФЁЂСйДВОіВпТЗОЖећКЯНсКЯЮвУЧжЎЧАЬжТлЕФШЋВПФкШнЃЌМБадЗЧОВТіЧњеХадЩЯЯћЛЏЕРГібЊЕФНщШыЪБЛњОіВпПЩЙщФЩЮЊЃКМБадЩЯЯћЛЏЕРГібЊ ЉІ Ј ФкОЕМьВщЃЈ24аЁЪБФкЃЉ ЉІ ЉРЉЄЉЄ ФкОЕГЩЙІжЙбЊ ЉЄЉЄ► МЬајФкПЦжЮСЦЁЂPPIЁЂЫцЗУ ЉІ ЉИЉЄЉЄ ФкОЕЪЇАм/ЮоЗЈЖЈЮЛ ЉІ ЉРЉЄЉЄ бЊСїЖЏСІбЇВЛЮШЖЈ ЉІ ЉІ ЉІ Ј ЉІ жБНгDSA + TAE ЉІ ЃЈВЛЕШД§CTЃЉ ЉІ ЉИЉЄЉЄ бЊСїЖЏСІбЇЮШЖЈ ЉІ Ј MDCTбЊЙмГЩЯё ЃЈЖЈЮЛЁЂНтЦЪЁЂЙцЛЎЃЉ ЉІ Ј DSA + TAE ЮхЁЂзмНсетЖЮЮФзжВЙГфСЫЮвУЧдк“ВЛЮШЖЈЛМеп”ЬжТлжаЮДЩцМАЕФСэвЛАыЭМОАЃК1. ЮШЖЈЛМепдЪаэИќГфЗжЕФЪѕЧАзМБИЃЌMDCTЪЧ“fundamental”ЕФМьВщЃЌМШФмЖЈЮЛГібЊЁЂУїШЗВЁвђЃЌгжФмЙцЛЎНщШыТЗОЖЁЃ 2. НщШыЕФДЅЗЂЬѕМўЪЧБЃЪижЮСЦЪЇАм + ФкОЕЪЇАмЃЈ1–2ДЮЃЉЃЌЬхЯжСЫНщШызїЮЊЖўЯпЭьОШжЮСЦЕФЖЈЮЛЁЃ 3. КЫЫиЯдЯёдкСщУєЖШЩЯзюИпЃЌЕЋвђПеМфЗжБцТЪЕЭЁЂКФЪБНЯГЄЃЌЭЈГЃзїЮЊMDCTвѕадКѓЕФВЙГфЪжЖЮЃЌЪЪгУгкМфаЊадЁЂЕЭЫйГібЊЁЃ НсКЯДЫЧАЬжТлЕФ“ВЛЮШЖЈЛМепжБНгНщШы”ддђЃЌетСНВПЗжЙВЭЌЙЙГЩСЫвЛИіЭъећЕФЛљгкбЊСїЖЏСІбЇзДЬЌЕФНщШыЪБЛњОіВпЬхЯЕЁЃ
· ДйНјбЊФ§ПщЮШЖЈЃКЮИЫсПЩШмНтвбаЮГЩЕФбЊФ§ПщЃЈpH < 4ЪБЃЌЮИЕААзУИЛюаддіЧПЃЉЁЃPPIЭЈЙ§вжжЦЮИЫсЗжУкЃЌЪЙЮИФкpHЮЌГж > 6ЃЌБЃЛЄбЊФ§ПщВЛБЛШмНтЁЃ ЖўЁЂPPIдкМБадUGIBжаЕФОпЬхгІгУ1. ФкОЕжЙбЊКѓЃКИпМССПPPIЃЈЧПСвЭЦМіЃЉ
ОпЬхЗНАИЃК
2. ФкОЕЧАгУвЉЃКВЛГЃЙцЭЦМіЃЈДцдкељвщЃЉ
ЙиМќЕуЃК Ш§ЁЂИпЮЃЛМепЕФбгГЄPPIжЮСЦ
ACG 2021 аТЭЦМі ЫФЁЂPPIгыЦфЫћПЙЫЈвЉЮяЕФЯрЛЅзїгУ1. PPI + ЫЋСЊПЙбЊаЁАхЃЈDAPTЃЉ
· ЭЦМіКЯгУЃКНгЪмDAPTЧвгаUGIBЪЗЕФЛМепЃЌгІМггУPPIЃЈESGEЃЌЧПСвЭЦМіЃЌжаЕШжЪСПжЄОнЃЉ 2. PPI + ПкЗўПЙФ§вЉ
· гаUGIBЪЗепЭЦМіКЯгУЃКЖдгкашГЄЦкПЙФ§ЧвМШЭљгаРЃбёГібЊЪЗЕФЛМепЃЌНЈвщМггУPPIЃЈESGEЃЌЧПСвЭЦМіЃЌЕЭжЪСПжЄОнЃЉ ЮхЁЂPPIдкНщШыжЮСЦжаЕФЖЈЮЛЃЈНсКЯLoffroyзлЪіЃЉ
дкLoffroyзлЪіЫљЬжТлЕФ“TAEНщШы”ТЗОЖжаЃЌPPIЪєгкБЃЪижЮСЦЪЇАмжаЕФ“БЃЪижЮСЦ”зщГЩВПЗжЃК СљЁЂзмНс
дкМБадUGIBЕФСйДВЙмРэжаЃЌPPIЪЧСЌНгФкПЦБЃЪижЮСЦгыФкОЕ/НщШыжЮСЦЕФживЊХІДјЃКМШЪЧБЃЪижЮСЦЕФзщГЩВПЗжЃЌвВЪЧФкОЕ/НщШыЪѕКѓдЄЗРдйГібЊЕФЙиМќДыЪЉЁЃ |



