所有消化道出血在诊断患者必须稳定
生命体征不稳定时,首先需要复苏治疗
如果血红蛋白< 7gdL 需要输血
检查(并且纠正)凝血状态
早期内窥镜检查(入院后24小时内)
急性出血,不稳定患者
肾上腺素注射和内镜下治疗
持续性或复发性出血 ,镜下clip 止血,如果内窥镜治疗失败,选择动脉栓塞治疗
持续性打出血,输血,后血流动力学仍然不稳定
先前内窥镜放置的Clip 有助于出血定位和动脉经验性栓塞
有时生命体征不满意,无需影像学检查,尽早进行干预
选择内窥镜诊断和治疗,敏感性和特异性高,治疗成功率>90%,发现出血来源通常能够准确的识别出来
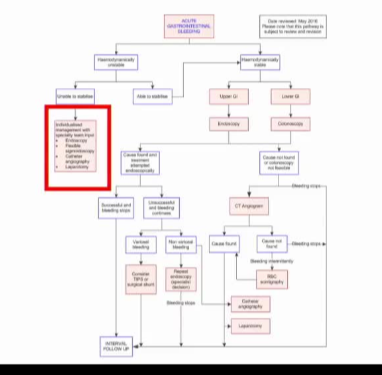
一般来说,患者的血流动力学状况越不稳定,就越有可能找到出血的源头。
血管造影的时机(不稳定患者)
总是在内镜检查之后
如果内镜检查结果呈阳性但无治疗,这有助于计划血管造影的时机和方法。 (若出现严重出血,则应立即进行血管造影检查)
通过内镜定位,出血血管,从而确定首先应选择那支动脉。
«PLEASE PLACE A CLIP IF POSSIBILE» “如有可能,请请在出血血管标记上Clip。” 以便在血管造影阴性时,进行经验性浒关栓塞
血管造影的时机(病情不稳定患者)

阴性的内镜检查结果,例如排除了食管静脉曲张的情况 出血现象对于血管造影医生来说是很有价值的。
对于重症患者而言,实现止血的效果似乎主要取决于早期干预措施的实施。
应尽一切努力在出血发生后尽早进行血管造影并进行栓塞治疗( Walsh 等人和 Loffroy 等人)
血管造影术的最佳实施时机的决定性因素可能是 一位经验丰富的内窥镜医生在面对此类情况时的观察结果是: 易出血情况。
增强CT OR NOT???
(敏感度/特异度达到 86% - 90%)

增强 CT 血管造影能够检测出每分钟约 0.3 毫升量的出血情况。
显示周围解剖结构以及完整的血管解剖结构(为后续的血管内介入手术做规划)
血管造影的时机(稳定的患者)
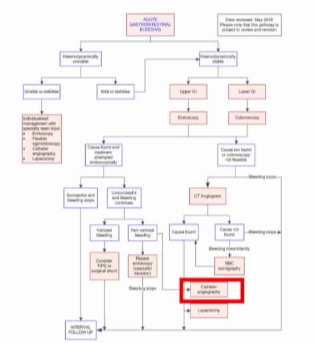
患者对保守治疗反应不佳
患者至少尝试了一次(有时甚至两次)内镜介入手术以控制出血,但均未成功
 术前的多层螺旋 CT 检查是必不可少的
术前的多层螺旋 CT 检查是必不可少的
使用标记红细胞进行闪烁显像技术是可行的(能够检测 0.1 毫升量的出血情况) (具有较低空间分辨率的最小值)
结论:对于那些经内镜治疗无效的患者,经动脉栓塞术(TAE)能显著减少并发症和住院时间,且与手术相比死亡率无差异,但其再次出血率更高。新的证据促使我们对 2012 年美国胃肠病学会(ACG)指南进行了调整,该指南曾指出通常会采用手术或 TAE 中的一种方法。
所以外科仅有的适应症是TAE失败?
结合我们之前讨论过的 ESGE、ACG 指南 以及 CIRSE 介入放射学质量改进指南,我将为你梳理其中关于 “间隔随访(Interval Follow‑up)” 及相关诊疗流程的要点:
1. 急性非静脉曲张性上消化道出血的典型管理流程(与混乱文字对应)
2. 关于“Interval Follow‑up(间隔随访)”的相关建议
(1)栓塞术后的随访
根据 CIRSE 质量改进指南(2012) 及近年文献:
-
短期随访:栓塞后通常需住院观察 24–48 小时,监测血流动力学稳定、血红蛋白水平以及有无再出血征象。
-
临床成功定义:通常以 30 天内 无再出血、无需再次介入或手术作为临床成功。若发生再出血,可考虑再次内镜或重复栓塞。
-
影像学随访:若无再出血迹象,一般不需要常规复查血管造影。但对于血管畸形、假性动脉瘤或部分栓塞不完全者,可能会在 1–3 个月 后复查 CT 血管成像或超声。
(2)内镜止血后的随访
根据 ACG/ESGE 指南:
-
高危患者:内镜止血后接受高剂量 PPI(静脉或口服)3 天,之后改为口服 每日两次 PPI 直至内镜后 2 周(再出血风险最高时期)。
-
幽门螺杆菌阳性者:完成根除治疗后,应至少在 4 周后 复查(如尿素呼气试验或粪便抗原)以确认根除成功。
-
再出血:若出现再出血,通常进行 第二次内镜 治疗,失败后再考虑 TAE 或手术。
(3)抗栓药物重启的时机
3. 总结:你可能想要了解的“随访”内容
其“Interval Follow‑up”部分很可能包含以下条目:
-
住院期间:监测血红蛋白、心率、血压;高危患者在第 2 周前维持每日两次 PPI。
-
出院前:明确抗栓药物重启时间;安排幽门螺杆菌检测(若初次阴性,可考虑 4 周后复查)。
-
出院后 30 天:评估有无再出血、心血管事件及死亡(常用于临床研究终点)。
-
长期:若因血管畸形或假性动脉瘤行栓塞,部分患者需在 3–6 个月后复查影像
| 







