胆管细胞癌之所以特别强调需要多学科合作,是因为它诊断困难、治疗复杂、预后较差,单一的治疗手段往往难以达到最佳效果。简单来说,多学科合作的核心目的是为了给患者制定最科学、最个性化、贯穿全程的治疗方案,从而延长生存期并提高生活质量。:
1. 解剖位置特殊,手术难度极高
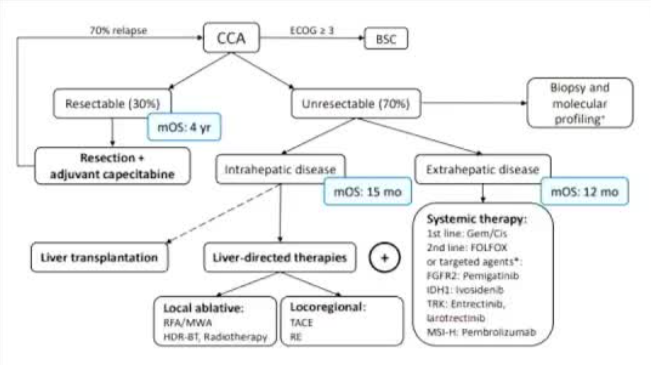
胆管系统像一棵树,分布在肝脏内外。根据位置不同,胆管癌分为肝内胆管癌、肝门部胆管癌和远端胆管癌。
- 位置刁钻:尤其是肝门部胆管癌,位于肝脏的重要“路口”,紧邻重要的血管(如门静脉、肝动脉)和胆管分支。
- 手术复杂:手术不仅需要切除肿瘤,还可能需要进行复杂的胆肠吻合、血管重建,甚至大范围的肝切除。这需要肝胆外科医生精湛的技术,有时还需要血管外科医生的协助来处理受侵犯的血管。
- 可切除性评估:术前判断肿瘤能否切除,需要影像科医生通过CT、MRI/MRCP(磁共振胰胆管成像)精确评估,并与外科医生共同讨论。
2. 早期诊断困难,发现时多为中晚期
胆管癌早期症状非常隐匿,往往只是肝功能轻微异常或无症状。等到出现黄疸、腹痛等症状时,很多患者已经失去了手术根治的机会。
- 精准诊断:如何通过影像学和肿瘤标志物(如CA19-9)把胆管癌与肝癌、胆囊癌或其他转移瘤区分开,需要影像科和肝病科/肿瘤内科医生的丰富经验。
- 病理确诊:在进行经皮肝穿刺胆道引流(PTCD)或ERCP(经内镜逆行胰胆管造影)时获取病理组织,需要介入科或消化内镜科医生操作,并由病理科医生作出准确诊断。
3. 治疗手段多样,需要有机组合
对于无法手术或术后防止复发的患者,治疗手段非常多,但没有一种是“万能药”,需要根据具体情况组合使用:
- 局部治疗:
- 介入治疗:对于肝内胆管癌,介入科医生可以进行肝动脉化疗栓塞(TACE)、肝动脉灌注化疗(HAIC)或消融治疗,直接作用于肝脏局部的肿瘤。
- 放疗:放疗科医生可以利用立体定向放疗(SBRT)或质子治疗等技术,精准杀伤局部肿瘤,尤其适用于无法切除的肝门部肿瘤,或者用于缓解骨转移等引起的疼痛。
- 全身治疗:
- 化疗/靶向/免疫治疗:肿瘤内科医生负责制定全身治疗方案。近年来研究发现,胆管癌有较多的基因突变靶点(如FGFR2融合、IDH1突变等),需要进行基因检测来筛选适合靶向治疗的人群。免疫治疗也在胆管癌中显示出一定疗效。
4. 黄疸和肝功能问题的处理
胆管癌常常堵塞胆管,导致严重的梗阻性黄疸。如果不先解决黄疸,患者肝功能会迅速恶化,无法耐受任何手术或化疗。
- 减黄治疗:消化内科(通过ERCP放置支架)或介入科/超声科(通过PTCD穿刺引流)医生需要先解决黄疸问题,保护肝功能,为后续治疗创造条件。
5. 营养支持和康复管理
胆管癌患者常伴有消化吸收障碍和营养不良。营养科医生的介入可以帮助患者改善营养状况,更好地耐受手术和放化疗。
总结:多学科团队的作用
一个典型的胆管癌多学科团队通常包括:肝胆外科、肿瘤内科、放疗科、影像科、介入科、消化内科、病理科等。
他们的工作流程通常是:各科专家坐在一起,共同查看患者的影像资料和病理报告,讨论病情。他们需要回答以下问题:
1. 能不能手术? (外科主导,影像科协助)
2. 如果不能手术,首选介入治疗还是放疗? (介入科、放疗科讨论)
3. 是否需要先做新辅助化疗或靶向治疗,让肿瘤缩小后再争取手术? (肿瘤内科、外科讨论)
4. 手术后用什么方案预防复发?晚期患者用哪种方案最合适? (肿瘤内科主导,参考基因检测结果)
5. 黄疸怎么办? (消化内科、介入科先处理)
通过多学科讨论,避免了一个患者“看外科就让手术,看内科就让化疗”的局限性,为患者“量身定制”一个综合的治疗策略,这才是最核心的价值。
给患者的建议:
如果确诊胆管癌,建议直接前往有较大肝胆中心、且常规开展多学科讨论的大型三甲医院就诊。初诊时的多学科评估往往决定了整个治疗方向的正确性。
一个运作成熟的MDT
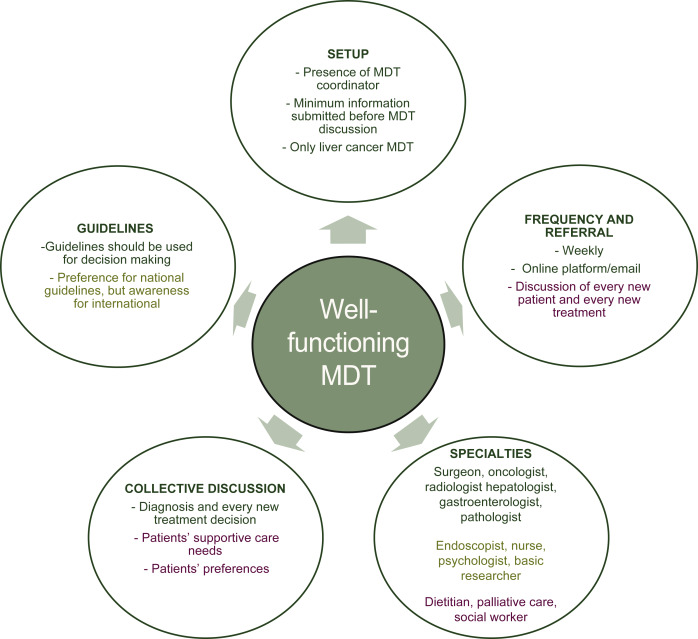
本文讨论了胆管癌(CCA)多学科团队(MDT)讨论的设置,包括当前实践和欧洲胆管癌研究网络(ENS-CCA)的推荐。胆管癌是一种预后不良的罕见恶性肿瘤,目前尚无标准化的MDT指南。文章通过在线调查,旨在定义CCA MDT的当前实践,识别改进领域,并制定最低实践标准。
主要观点
背景
-
胆管癌概述:胆管癌是预后较差的一组恶性肿瘤,根据解剖位置可分为肝内、 peri-hilar 和远端胆管癌。它是西方国家继肝细胞癌之后第二常见的原发性肝癌,占癌症相关死亡的3%。
-
治疗现状:手术是唯一可能的根治性治疗方法,但大多数患者因疾病局部晚期或转移而无法手术。主要的治疗选择是姑息化疗,尤其是 peri-hilar 胆管癌患者可能需要放置内镜和经皮胆道引流。
-
多学科团队的重要性:由于诊断和治疗的复杂性,多学科团队被越来越多地用于确保每位患者获得最佳评估和及时治疗。
材料与方法
结果
-
当前与理想MDT设置
-
协调员角色:84.62%的参与者有协调员,认为协调员的角色在理想的功能良好的MDT中是优先事项(WA 3.31/4)。
-
初步信息:几乎所有参与者(92.31%)支持在MDT讨论前提供最少的信息以允许放射科医生提前准备,在理想情况下,这被认为是强制性的(WA 3.54/4)。
-
会议频率:大多数会议每周举行一次(65.38%),而在理想情况下,76.92%的参与者认为应每周举行。
-
患者转诊标准:73.06%的参与者认为理想情况下所有新诊断的患者和每种新的治疗都应讨论,但实际上只有不到一半的MDT这样做(46.15%)。
-
决策过程
-
个体专家的存在
-
必要专家:在理想的功能良好的CCA MDT中,被认为必不可少的专家包括肿瘤学家、负责患者护理的临床医生、外科医生、诊断和介入放射科医生、肝病学家、病理学家、内镜医师和胃肠病学家(理想MDT WA均>3.0)。
-
推荐专家:建议存在的专家包括姑息治疗、护士和营养师、基础研究人员、心理学家和社会工作者(理想MDT WA均<3.0)。其中,心理学家、基础研究人员和护士在当前实践中仅处于边缘建立状态,而姑息治疗、营养师和社会工作者则需要特别关注。
结论
-
核心观点:文章确定了CCA MDT设置的最低要求,应在CCA MDT设置和质量评估时予以考虑。这些要求包括设立MDT协调员、提供最少的临床信息以确保充分的病例准备、每周举行MDT会议、讨论所有新诊断的患者和每种新的治疗以及使用指南。
总结
本文通过在线调查分析了欧洲范围内胆管癌多学科团队(MDT)的当前实践,并提出了改善建议和最低实践标准。研究发现,尽管MDT在胆管癌的管理和治疗中发挥着重要作用,但仍存在一些改进空间,特别是在协调员的作用、信息准备、会议频率、患者转诊标准和专家参与等方面。文章强调了设立MDT协调员、提供最少临床信息、每周举行会议、讨论所有新诊断患者和每种新治疗以及使用指南的重要性,并提出了理想的MDT组成,包括必须和推荐的专家。这些发现对于优化胆管癌患者的多学科协作和临床实践具有重要意义。
| 