来自西澳大利亚珀斯一家医院单中心研究
研究目的
1. 评估 有效性 高位腹下神经阻滞(SHNB)
作为 有症状的子宫肌瘤和/或 子宫腺肌症女性在接受子宫动脉 栓塞术 (UFE)治疗时的止痛措施 。
2. 比较疼痛子宫动脉栓塞之后,SHNB 与标准疼痛管理之间 策略(例如) 硬膜外麻醉,多模式麻醉 (镇痛)的效果:
3. 评估 SHNB 关于UFE 医疗费用及住院时间的研究影响。
4. 评估患者满意度和 在使用 SHNB 的情况下,患者愿意接受重复进行的 UAE 手术与采用其他方案相比的意愿差异。
5. 基于这些分析,建议将 SHNB 纳入阿联酋的常规疼痛管理方案中。
方法
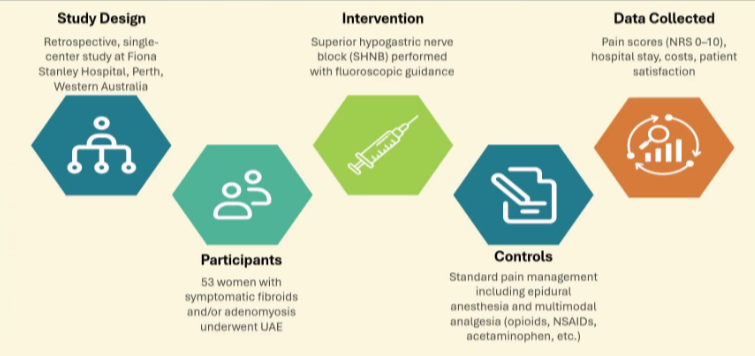
结果

1. SHNB 在阿联酋对于有症状的子宫肌瘤或子宫腺肌症患者而言是一种很有前景的辅助治疗方法。
2. 提供有效且有针对性的镇痛效果,从而达到以下效果:
术后疼痛减轻。
提高了患者的满意度和舒适度。
缩短住院时间并降低医疗费用。
重复该操作的意愿增强。
3. 有助于阿联酋实现向高效、以患者为中心的门诊医疗服务模式的转变。
4. 在接受 UAE 的 SHNB 治疗过程中,未出现明显的额外辐射暴露情况。
5. 局限性:研究为回顾性研究,为单中心设计,样本量较小,这可能会影响结果的普遍适用性。随访调查存在回忆偏差。
6. 建议开展更多大规模的随机对照研究,以进一步证实 SHNB 在更广泛环境中的有效性【Musa A 2023】(3)。
Clavien-Dindo 并发症分类
与对照治疗组相比,高位腹下神经阻滞(SHNB)组的并发症发生率、术后疼痛程度以及因药物镇痛而需住院治疗的情况均显著降低。
子宫动脉栓塞术组的成功率为 92.5%(共 49 例中 53 例参与统计),其中需要再次手术的情况占 7.5%(共 4 例中 53 例参与统计):有 3 例因子宫体积过大而持续存在压迫症状未能成功进行子宫切除术,还有 1 例是因感染导致的子宫切除手术。
在 SHNB 组和替代治疗组之间,辐射剂量没有差异。 对于UFE(9068.38 微戈瑞 对比 15235.81 微戈瑞,P > 0.05;分别而言)。
重复手术偏好后续调查Anonymous Binary反映式、
在 SHNB 组中,愿意再次接受相同镇痛方式的子宫动脉栓塞术的参与者比例(72.2%)明显高于替代疼痛管理组(12.5%)(p = 0.005,Fisher 确切概率检验 p = 0.009)。
多项统计检验(皮尔逊卡方检验、连续性校正检验、似然比检验)证实了这种关联的可靠性。
子宫动脉栓塞术中的高位腹下神经阻滞(SHNB):相关支持性证据
现有文献表明,SHNB 在治疗子宫肌瘤栓塞术后止痛访美方面是一种有效的辅助疗法【B Almazedi 2024 Binkert CA 2015 Musa A 2023 Yoon J 2018 Park PJ 2020 ACOG 2025(1 - 6)。
RCT:SHNB 能减轻术后疼痛(平均 NRS 评分:1.0 对比 2.6,p < 0.01),且相较于假手术,其能减少术后再次使用镇痛药物的需求(4)。
系统综述:SHNB(3)治疗后,患者的平均疼痛评分显著降低(3.4 分对比 4.3 分),并且近半数患者不再需要额外的止痛药物。 病例对照研究:使用 SHNB 后,患者当天出院率更高(62% 对 31%,p = 0.044),且住院时间缩短(1)。
高当日出院率(97.9%)以及术后住院后低再入院率(3%)
临床意义
1. SHNB 通过有效的栓塞术后疼痛控制,以及高效的资源利用,支持对子宫腺肌病的门诊治疗。
2. 提高了患者的舒适度和满意度。
3. 减少了阿片类药物的使用量以及医院的资源消耗。
4. 采用 SHNB 技术可能会改善临床疗效和患者自我报告的治疗效果。
5. 有助于在选择性且微创的妇科手术中实现共同决策。
6. SHNB 不会为接受子宫动脉栓塞术的患者带来显著的额外辐射暴露。
1. SHNB 在子宫动脉栓塞术,对于有症状的子宫肌瘤或子宫腺肌症患者而言是一种很有前景的辅助治疗方法。
2. 提供有效且有针对性的镇痛效果,从而达到以下效果:
术后疼痛减轻。
提高了患者的满意度和舒适度。
缩短住院时间并降低医疗费用。
重复该操作的意愿增强。
3. 有助于子宫动脉栓塞术向高效患者中心的门诊服务模式转型。
4. 在接受 UAE 的 SHNB 治疗过程中,未出现明显的额外辐射暴露情况。
5. 局限性:当前的研究多为为回顾性研究,为单中心设计,样本量较小,这可能会影响结果的普遍适用性。随访调查存在回忆偏差。
6. 建议开展更多大规模的随机对照研究,以进一步证实 SHNB 在更广泛环境中的有效性【Musa A 2023】。
 |
|
本文是一篇关于腹下神经阻滞(Superior Hypogastric Nerve Block, SHNB)在子宫动脉栓塞术(Uterine Artery Embolization, UAE)后镇痛效果的系统性文献综述。文章指出,尽管SHNB有潜力减少UAE后的疼痛,但现有的研究由于设计、样本量或结果冲突而受到限制。因此,作者进行了系统的文献回顾,以评估SHNB的效果。
评估SHNB在UAE术后镇痛中的效果。
技术成功率、完成SHNB的时间、透视时间、操作时间、恢复时间、针头重新定位、同日出院率、再入院率、疼痛评分、镇痛药消耗量和不良事件发生率。
共纳入15项研究。
同日出院 98.8%
再入院 6.9%
疼痛管理效果
SHNB组:平均疼痛评分为3.4
对照组:平均疼痛评分为4.3
止痛药需求
SHNB组:46.7%的患者不需要进一步的镇痛药物
安全性
重大不良事件:发生率为0.4%
早期临床研究表明,SHNB可能减少UAE患者的疼痛和镇痛药消耗。需要更多的随机对照试验来确认这些发现。
本文通过系统性文献综述,探讨了腹下神经阻滞(SHNB)在子宫动脉栓塞术(UAE)后镇痛中的潜在作用。研究结果显示,SHNB能够显著降低患者的疼痛评分,并减少镇痛药的需求,且不良事件发生率较低。尽管如此,目前的研究存在设计、样本量等方面的局限性,因此作者呼吁开展更多随机对照试验以进一步验证SHNB的效果。核心观点是,虽然现有证据表明SHNB在UAE术后镇痛中具有一定的优势,但仍需更多高质量的研究来支持这一结论。
|

文档内容,关于“如何平衡医护人员对疼痛的认知与患者实际体验”的问题,以下是基于文档的详细分析和回答:
一、核心挑战与背景
文档指出,医护人员对疼痛的理解和管理存在系统性偏差,尤其是受“系统性种族主义(systemic racism)和偏见”的影响。这导致医护人员可能低估患者的疼痛体验,而某些特定人群(如青少年、慢性盆腔疼痛患者、有性暴力或虐待史者)对疼痛的耐受度和药物反应也存在差异,加剧了认知与体验之间的鸿沟。
二、平衡疼痛认知与体验的具体策略
提升医护人员对疼痛多样性的认知
医护人员需意识到疼痛体验受多种因素影响(如种族、年龄、创伤史等),避免基于单一标准判断疼痛。文档强调,需警惕“将一种手术的疼痛管理数据简单套用到另一种手术”的做法。
加强医患共享决策(Shared Decision Making)
文档明确建议,在讨论疼痛管理方案时,应实践共享决策。因为“对一名患者有效的方案可能对另一名患者无效”。具体包括:
尊重患者对疼痛控制的自主权(autonomy);
根据患者个人偏好和目标定制方案;
考虑不同年龄和创伤史患者的特殊需求。
推动疼痛管理的个性化与包容性研究
文档呼吁未来研究需更多关注种族、民族和性别多样性(如纳入性别多元化参与者),以填补当前疼痛管理证据的空白(现有许多干预措施证据有限或矛盾),从而为临床实践提供更全面的依据。
三、对系统性与结构性问题的应对
系统性偏见:需正视医疗系统中存在的种族主义偏见,并通过培训和政策调整减少其对疼痛评估的影响。
证据局限性:医护人员需谨慎对待现有研究结论,避免过度推广未经验证的疼痛管理方案。
四、补充说明(基于推理)
文档未直接使用“平衡”一词,但通过强调医患共享决策、个性化管理及研究多样性,实质提供了平衡认知与体验的路径。需注意,实际应用中可能需结合具体医疗场景(如文档提到的宫内节育器置入、宫颈活检等)细化策略。
若您需要更具体的临床操作建议(如疼痛评估工具或药物选择),建议结合其他专业指南进一步探讨。
“为什么医护人员需要更好地理解疼痛管理选项”的详细分析:
一、核心原因:患者疼痛被低估与自主权需求
-
疼痛被低估的风险
文档明确指出,医护人员不应低估患者在门诊妇科手术(如宫内节育器置入、子宫内膜活检等)中经历的疼痛。若缺乏对疼痛管理选项的充分理解,可能导致疼痛控制不足,加剧患者的身心不适。
-
患者自主权的必要性
患者需要更多对疼痛控制选项的自主权。不同的个体对疼痛的耐受性和药物反应存在差异(例如青少年、慢性盆腔疼痛患者或有创伤史者),统一的方案可能无效。医护人员需通过共享决策(shared decision making)与患者共同选择个性化方案。
二、系统性因素:偏见与公平性挑战
三、临床实践证据不足的挑战
四、未来研究与临床改进方向
结论
医护人员需要更好地理解疼痛管理选项,根本原因在于:
-
避免低估疼痛并保障患者自主权;
-
克服系统性偏见以确保公平性;
-
应对临床证据不足的复杂性;
-
适应多样化患者的个性化需求。
最终目标是通过共享决策和证据化实践,提升门诊妇科手术中的疼痛控制质量与患者体验。
医护人员在讨论疼痛管理选项时应采取以下做法:
1. 实践共享决策
-
文档明确指出,医护人员应与患者进行共享决策(shared decision making)。这是因为适用于一位患者的疼痛管理方案可能对另一位患者无效,因此必须考虑个体差异。
2. 避免低估患者的疼痛体验
-
医护人员需要更好地理解疼痛管理选项,并且不应低估患者所经历的疼痛。文档强调,对疼痛的理解和管理受到系统性种族主义和偏见的影响,因此需保持客观和公正。
3. 考虑患者群体的特异性
-
在讨论疼痛管理时,医护人员应考虑到特定人群的需求,例如青少年、有慢性盆腔疼痛史、性暴力或虐待史以及其他疼痛状况的患者。这些群体可能对疼痛的耐受性和镇痛药物的反应存在差异。
4. 谨慎 extrapolating 数据
-
文档提到,某些疼痛管理干预措施的有效性证据有限或存在冲突。因此,医护人员在将一种手术的疼痛管理数据推断到另一种手术时必须谨慎,避免盲目应用。
5. 关注患者偏好和目标
-
未来研究应更多关注患者偏好和目标,医护人员在讨论疼痛管理选项时也应以此为导向,确保方案符合患者的个人需求和期望。
补充说明
-
内容主要基于妇科门诊手术的疼痛管理背景,但这些做法可能普遍适用于其他医疗场景。如果问题涉及更广泛的医疗 context,建议结合具体临床指南进一步确认。
| 



