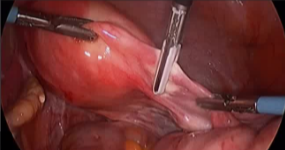
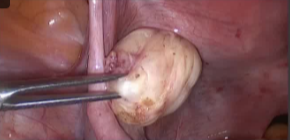
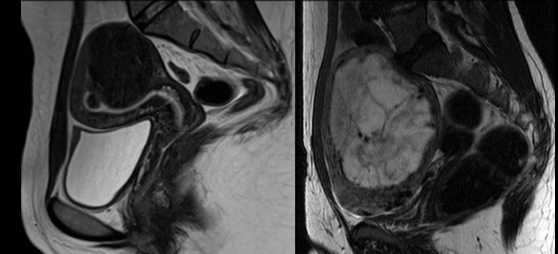
���������ӹ�����Ӱ���� 70% ����������Ů�� 25% ��Ů�Դ��ھ����ٴ������֢״ ���������Ŀ���ԭ�� �ӹ������г����DZ���������������ѡ���Ʒ���������ȱ�����ڣ�����������ز���֢��סԺʱ��ϳ���
Ŀǰ��һ�����ƣ��������ڲ��÷������Եķ�����������������Ԥ��
��ǿ�Ⱦ۽�������HIFU�� �Ź��������۽�����������MRgFUS��
���������ľ۽�����������USgFUS�� �ӹ�����˨������UAE�� ��Ƶ���ڣ�RF�� �Ź���������HIFU ��MRgFUS��20����40�����Lynn ��������˸�ǿ�Ⱦ۽�������HIFU���ĸ��
“��ʱ�������δ���Կ�����ԭ�������䶨λ��������” 20����50�����Fry ����֤ʵ�����ּ�����DZ�������ٴ�ʵ���� 1988 ����ڳ���������ЧӦ���о��� 1996 �꣬��“ŷ������ѧѧ��Э��”�ĵ�������ֻ��ϣ��״�����˸�ǿ�Ⱦ۽�������HIFU�������ケ������BFR����һ��˵��Wang ZB 1997����
1998 �꣬����ʳƷҩƷ�ල�����֣�FDA���״����˴Ź���������ǿ�Ⱦ۽���������——“ExAblate 2000”�� 2004 �꣬����ʳƷҩƷ�ල���������� ExAblate 2000 ���������ӹ���������Hindley J 2004�� Sonalleve MR HIFU ��Ʒ�ɷ����ֹ�˾�������ò�Ʒ�ѻ�� CE ��֤�� 
�۽�������һ�ַ������Լ�������ͨ�����ض���֯���м�����ʵ�ֶ��ӹ������ķ����������ơ�
�۽�����������������һ�������������ġ� ���ܱ�Ŀ����֯���գ��Ӷ������¶����ߺ������Ի����� �Ź������������ܹ��ṩ�����ij����Լ�ʵʱ���¶ȼ�⡣��Napoli A 2014 Tempany CMC 2003�� �����Ͽ��У�û�����صIJ���֢��Tenpany CMC 2003�� ����
���侫ȷ
������ʵʱ���Ƽ���� ��ȫ������ʽ �������ڽṹ - ����֢�����ʵ� ������Ҫȫ��Ҳ����ҪסԺ �������������������䷽ʽ�� Time cost ��ȡ���ڼ����Ĵ�С��
���߸߶�ѡ����
������������� MRgFUS ��Ӧ֢�ͽ���֢
����ѡ�������֢ ��Ӧ֢ ��֢״�ļ����ӹ������ͽ�Ĥ���ӹ����� �Ź�����ϱ���������λ�ã���С���ɼ���accesibility���ṹ��Ѫ���ԣ� ������Ը MRI�ӹ������Ľṹ��
�ɼ��� accessibility ��MRgFUS���Ź��������۽������������ӹ��������ᄈ�У�Accessibility ����Ϊ “�ɼ���”��“�ɴ���” ����ָ�����ӹ������ڽ���λ�ú��������Ƿ��ʺϱ��۽���������ȫ����Ч�ذ�������ơ���ˣ�accessibility ��ɸѡ�ʺ�MRgFUS���ƻ��ߵ���Ҫ�ͺ���ָ�꣬�����˸����������ܷ�Ӧ���ھ���ijһλ���ߡ� 1. ����·���Ŀɴ��ԣ��������أ�
�۽���������Ҫ�����ⷢ�䣬�������ڸ�����֯��Ƥ����֬��������ȣ������վ�ȷ�۽��ڼ����ϡ���ˣ�·���ϲ������谭��߷��սṹ��
�����ڵ������������������������ǣ����������λ�ڳ���������·���������й�������λ���ӹ�����ұ������ڵ������ɼ���
��ȫ�ܿ���Ҫ���٣�������·������ܿ�������Ҫ���٣��糦�������ס����������̺ۣ����ְ�ȫ���롣�ر��dz��ܣ������λ�ڼ���ǰ������ͨ�����׳�ӯ�� rectal spacer ���ַ��ƿ��������Ϊ�������˷��ն����¼������ɼ���
2. �����������ԵĿ�ʶ������������ԣ��������أ�
��MRI�������ɼ�������ȫ������MRI���о���λ��ʵʱ���º����Ƽ�ء����������MRI�ϱ߽粻����ź����������ͣ���Ӱ�����Ƶ�ȷ�ԡ�
�㹻��ѪҺ��ע��MRgFUSͨ����ЧӦ������֯��Ѫ��������ļ�������Ѫ������������“ɢ����”һ�����������ߣ������������ѣ���Ч���ѣ��� “���ƿɼ��Բ�”��
��֯�ɷ����ˣ�ͨ����ϸ���ͻ���ͨ�ͼ�����T2��Ȩ����еȻ���źţ�����Ч���Ϻá���ijЩ���͵ļ������磺
�ƻ��ͼ��������������Դ���
���Ա�Ϊ���ļ������������׳�����
T2���źŵļ���������ϸ���ܶȸ�ˮ���ߣ�����ʱ��Ҫ���������������ڱ߽���ܲ���������Щ����Ӱ�����ƵĿɼ��Ժ���Ч�ԡ�
3. �������صĿɼ��ԣ��������أ�
�����������������ͣ��縹�ڹ�����ʹ����������˥�����ࡣ�����ܷ��ڳ�ʱ�䣨ͨ��1-4Сʱ���ڱ��ָ��Բ�����
ҽ�ƽ���֢����������MRI�����ݵĽ���ֲ������������ȣ�����MRI��Ӱ�����ع��������еȣ��ᵼ��������ȫ���ɼ���
����֢ ���أ����� 115 ���� ͬʱ���а鷢���ؼ��� �Ź���������֢ ���� �����ۣ������ʸ������� ���ټ��� Ϊʲô��Ҫ��Ƥ�����룼12cm������Ӧ֢MRgFUS���Ź��������۽����������ƶ��������������ϸ�ľ������ƣ�ͨ��Ҫ���Ƥ�������ưе�ľ���С��12cm��������Ҫ�ǻ��ڼ��������ԺͰ�ȫ�Ե��ۺϿ����������Ǿ���ԭ�� 1. �������ƣ�����˥����۽�
��������������ޣ���������������֯�д���ʱ����˥���������պ�ɢ�䣩������������ӣ������������½�����������>12cm��������е���������ܲ����Բ�����Ч�������ڣ�ͨ����Ҫ������60°C���ϣ���
�۽������½�����е���Ҫ�������������ͬ�ܶȵ���֯����֬�������⡢�����ȣ������ܵ�������ƫ�ƻ�ɢ����Ӱ�����ƾ�ȷ�ԡ�
2. ��ȫ�Կ���
;����֯���˷��գ�������·���ϵ���֯����Ƥ������Ѫ�ܡ����ܵȣ������������ۻ������𡣾���Խ����;���ṹԽ�࣬����Խ�ߡ�
�ȳ���ЧӦ���������Ҫ�����������룬����ʹƤ����dz����֯���ȣ��������˷��ա��ٴ��г�ͨ��Ƥ����ȴ��ִ����ƻ��⣬����ȹ����ʹ��һ�������Կ��ơ�
3. ���ʽṹ�ĸ���
�����ڵ������������Դ����������߹ǡ����衢�ǣ�������·����ܿ����������е������ܱ������赲���������������
��ǻ���ٷ��գ���������ǻ��е���ܿ������ܵȿ�ǻ���٣��������������������ǿ�ҷ���Ͳ��ȣ�����ɴ������ز���֢��
4. �Ź������MRI��������
�����������⾫�ȣ�MRI��������ʾ�е����Χ�ṹ��ʵʱ����¶ȡ����֯��MRIͼ��������˶�αӰ������������䶯�����ź�˥��Ӱ�죬�����¶Ȳ����Ŀɿ��ԡ�
��ǰ�ٴ�Ӧ�õĵ��ͳ���
MRgFUSĿǰ��ҪӦ�������dz�����е���ȵIJ�����磺
�ӹ�������ͨ��λ����ǻ������Ƥ���Ͻ���<12cm����
��ת������ʹ���ƣ���������֫�����������dz�����
�ط��������ͨ���ǿ������ƣ���ȿɿء�
ǰ���ٰ�����ֱ������·���������ƾ��롣
δ����չ����
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 |
 |
 |
 |
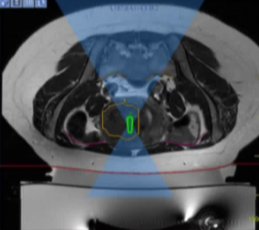
�ڿ�ʼ�ó���֮ǰ�����Ƚ����ֶ��ָ������ ���һ��ר���������Զ��ƶ�����ѵ����Ʒ�����
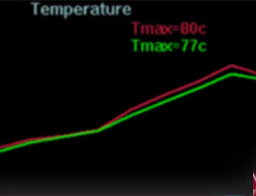
�ڲ��������У�����ж�γ��������ƣ�ֱ������ס�㹻���ӹ���������� ÿ�γ����������� 20 �� 40 �룬ÿ�γ�������֮�������ȴʱ�䣨��ɴ� 90 �룩�� �Ź�������������ӹ���Ƶ�ʵ�ƫ������ʹ���ܹ����ÿһ�����Ƶ���¶ȡ�
�������ƺ���к˴���ǿ���������г�����ķ�Χ��
 |
 |
| ��ǰ | ���� |
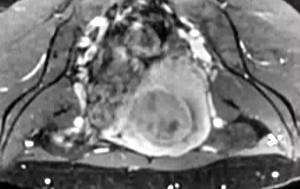
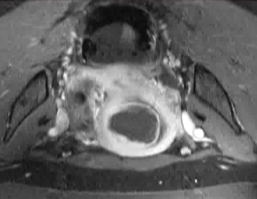
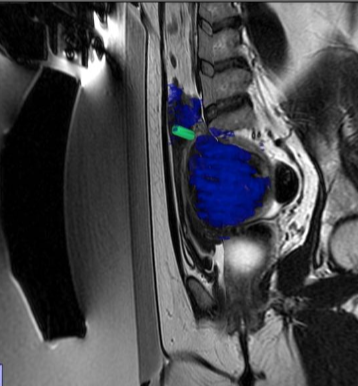
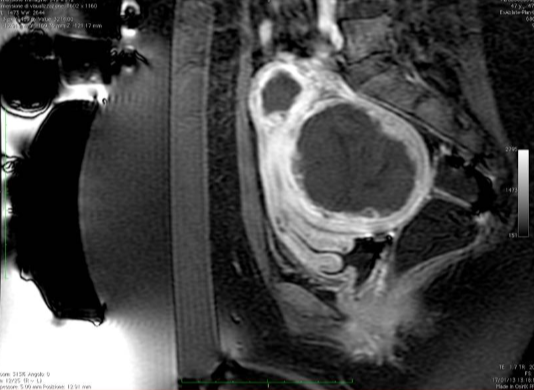
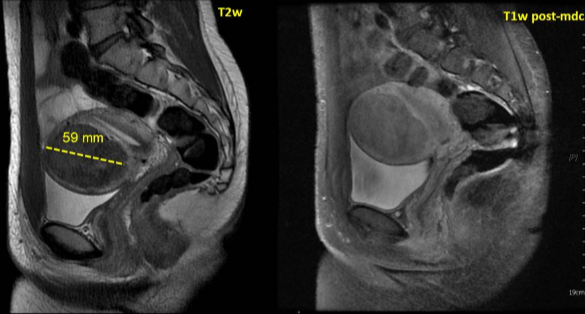
���ӹ��������ܴŹ���۽��������ƵĻ��ߵ�����ǰ�� CE-T1W �Ź������ͼ�� ���ƽ���������������ǿ�ʹŹ�������飬�����ʾ����δ��ע����
�����������ܱߣ������IJ��ֺ����٣������MRgFUS �ٸ�Ԥ������ԭ��
 |
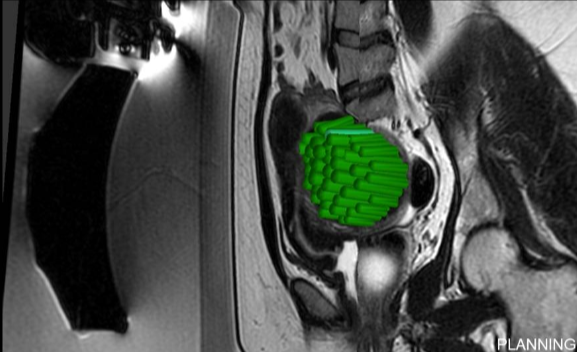 |
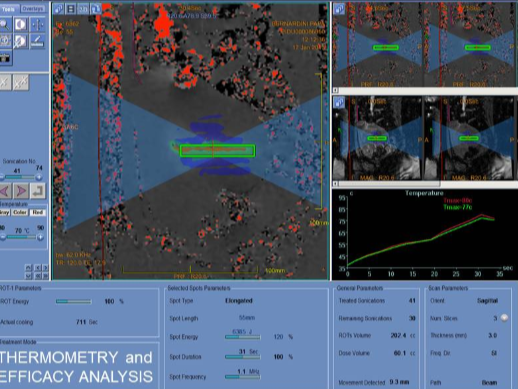
 |
 |
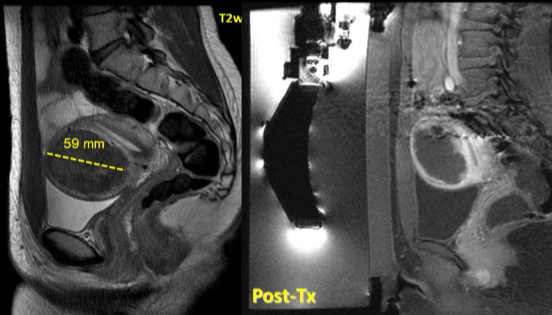
MRgFUS��������
���ӹ������������о���Tempany CMC 2004���������о������ʾ��79.3%�Ľ������Ƶ�Ů������ý���������������ʾ��б�����������֢״���ƣ�֧�����о����衣��6���º�ƽ���������������13.5%��������ǿ�����ƽ��51�������ף��������ƺ�ļ����ڴ��ڡ�Hindley J 2004����
�������о���252�������ӹ�������Ů�ԣ�ƽ������42.1�ꡣ���л����ڽ���MRgFUS����ǰ��������MRI��顣���ƺ�ǹ�ע�����NPV����֢״���ض����֣�SSS�����ٸ�Ԥ�ʡ���������Ͱ�ȫ�����ݽ��з����������ʾT1.���ź�ǿ�ȵĶԱ���ǿT1��Ȩ֬������MRͼ���еļ���NPV���������ϸߡ�Զ�뼹����>3���ף��ļ���NPV���ʽϸߡ����зָ�����Ĥ�ɷֻ�Զ��Ƥ���ļ���NPV���ʽϵͣ�p < 0.001����NPV����80%�Ļ����У�����80%�Ļ����ٴ��ɹ����ٸ�Ԥ��Ϊ12.7%��ƽ�����ʱ��Ϊ19.4���¡������ų���21%������ٴ��ɹ���������ء�δ�������ز����¼�����Mindjuk Irene 2015��
��ǿ�Ⱦ۽��������ƺ�ķ�Ӧ����֮�൱���ӹ������г���/�ӹ��г����Ƚϣ�OR = 0.64�� �� 95% CI 0.30-1.36���� = 0.12����
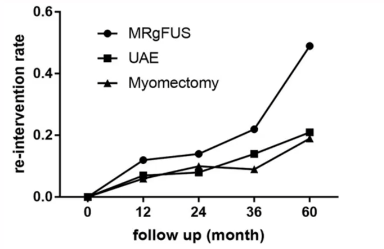
�����ڸ�Ԥ�����ӹ�����˨�����ӹ������г����Ƚ�
��Xu F 2021 ��
���ͷ���
��Ji Y 2017��

���ı�����һ����ڴŹ��������۽�����������MRgFUS�������ӹ�������/��������ټ�֢���н�����о����о�����Ϊ51��Ů�ԣ���54�λ��С���ЩŮ���ڽ���MRgFUS���ƺ��ֲ������ٴ����飬���ֽ�������ҵ���ƣ����в������ڳ��Ի��С��о�ּ������MRgFUS���ƶ��и�����̥����Ӱ�졣
��Ҫ�۵�
�����������
-
�о�������54�λ��з�����51��Ů���У�����8�λ�������Ϊ�ٴ������һ���֣�26�λ���������ҵ���ƺ�20�λ��з����ڳ��Ի��е�Ů���С�
-
����������
-
ƽ������Ϊ37.2�꣨��Χ28-49�꣩��39%��Ů��������ʱ����40�ꡣ
-
����ֲ���65%Ϊ���ˣ�27%Ϊ�����ˣ�4%Ϊ�����ˣ�2%Ϊ������
-
ƽ��BMIΪ23.4��ƽ����1.3������ʷ��0.6�η���ʷ��
-
֢״�����������֢״���¾����ࣨ50%��������Ǹ�ѹ��38%���Ͳ��У�38%����
-
�����뻳�н��
-
���������
-
�����Ů�ԣ�45%����һ��������37%��2��6��������14%�г���6��������4%���ټ�֢��
-
ÿλŮ��ƽ������1.4�����������ƣ�75%��Ů�Խ����˵���MRgFUS���ƣ�24%��Ů�Խ������������ơ�
-
���ƺ��ƽ���ǹ�ע�����NPV��Ϊ117 cm³��ƽ��NPV����Ϊ40%���ϡ�
-
-
������
-
41%��22/54���Ļ����Է��������20%��11/54���Ļ���Ŀǰ���ڼ���������20�ܣ���
-
13%��7/54���Ļ���ѡ�����˹�������26%��14/54����������Ȼ����������79%��������10���ڡ�
-
��MRgFUS���Ƶ����е�ƽ��ʱ��Ϊ8���¡�
-
���ڲ���֢�����
-
���ڲ���֢��
-
���������ڲ���֢�����쳣��Ѫ��27%������������14%���ͼ���������9%����
-
18%��Ů��������סԺ��36%û�г������ڲ���֢��
-
����Ů�Գ���ǰ��̥�̣�9%����
-
-
����������
-
93%�ķ���Ϊ���·��䣬ƽ������Ϊ39�ܡ�
-
64%��Ů�Խ������������䣬36%�������ʹ�����
-
ƽ������������Ϊ3.3 kg��û�еͳ�������Ӥ����
-
57%�Ļ���û��Χ���ڲ���֢��
-
���ز���֢����
-
���ز���֢��
-
�����صIJ���֢�����ڵ�7�Ż��ߵĵ�һ�λ����У����������Ѫ����ɢ��Ѫ������Ѫ��DIC���ͼ��Ժ��������ۺ�����ARDS������Ҫ��֢���
-
ͬһλ���ߵڶ��λ�����ǰ��̥��סԺ������ͨ���ʹ���˳�����䡣
-
�ܽ�
����ͨ����51������MRgFUS���ƺ��е�Ů�Ե��о��������˸����Ʒ����Ի��н����Ӱ�졣�о����֣����ܲ���Ů�������ƺ�ɹ����в����䣬��Ҳ����һ�������ڲ���֢���ա�������ԣ���������н�����ã���Ҳ�и������ز���֢�ķ������о�ǿ����MRgFUS�������ض�����¿��ܶԻ��а�ȫ�Ե�DZ��Ӱ�죬���������ٴ�Ӧ������������ǻ��ߵľ�����������Ĺ۵��ǣ���ȻMRgFUS���ƺ��о��п����ԣ����������м��������ܳ��ֵIJ���֢��
������һƪ���ڴŹ��������۽�����������MRgFUS�����ӹ�������������Ӱ���ϵͳ���ۡ�MRgFUS��һ������������2004���������������������ӹ�����������ּ��̽���������Ʒ����Ի���������������ֳ�����Ӱ�졣�ж����ϵ�б���ָ�����ڽ���MRgFUS���ƺ����ܹ�˳������������֢�����º��Ĺ۵����ڣ�MRgFUS��Ϊһ���������ӹ������ļ����������ܹ���Ч���ƻ��ߵ�������������С������������ҿ��ܳ�Ϊϣ��δ�����л��ߵ�����ѡ��Ȼ����Ŀǰ���о�����в���֣���Ҫ������ٴ����ݺͳ��������֤ʵ������������İ�ȫ�Ժ���Ч�ԡ���ˣ����ܳ���������˹��裬����һ�����о���Ȼ�DZ�Ҫ�ġ�
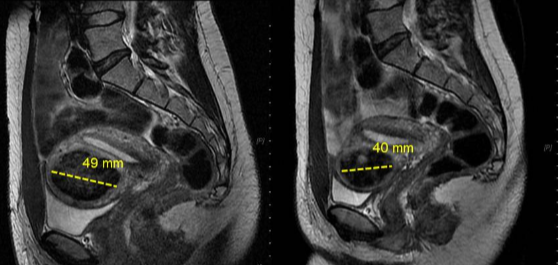
�� 12 ����ʱ���ӹ������Ĵ�С������С��
ֱ��28.4%
�ݻ� 35.9%����������㣩
���н������ƵĻ��� �ӹ��������֢״�������ᣬ
���������������
28 ��Ů�ԣ��¸�����ʹ����������֢״
 |
 |
| ����ǰ��Ա� |
���
 |
| 6���º�12������� |
44�꣬������ǻ��ʹ��������Ѫ֢״
MRgFUS�������벢��֢
�����¼������ʣ�9.1%
���ز����¼������ʣ�
�ض�Ƥ�����ˡ�
�����ס�
����������
�������ݱ���������ϣ��������Ů��Ů�Զ��ԣ��Ź��������۽����������ǰ�ȫ�ġ�
�ڳ��������½��и�ǿ�Ⱦ۽�����������������������ƺ��ǿ����Ұ�ȫ�ġ�
Ȼ������Ҫ���д��ģ������������飬��֤��������Щ�����е���Ч�����������ơ�
��ǿ�Ⱦ۽���������������������ȵ���Ҫ�����¼�
��Wang Ti 2021��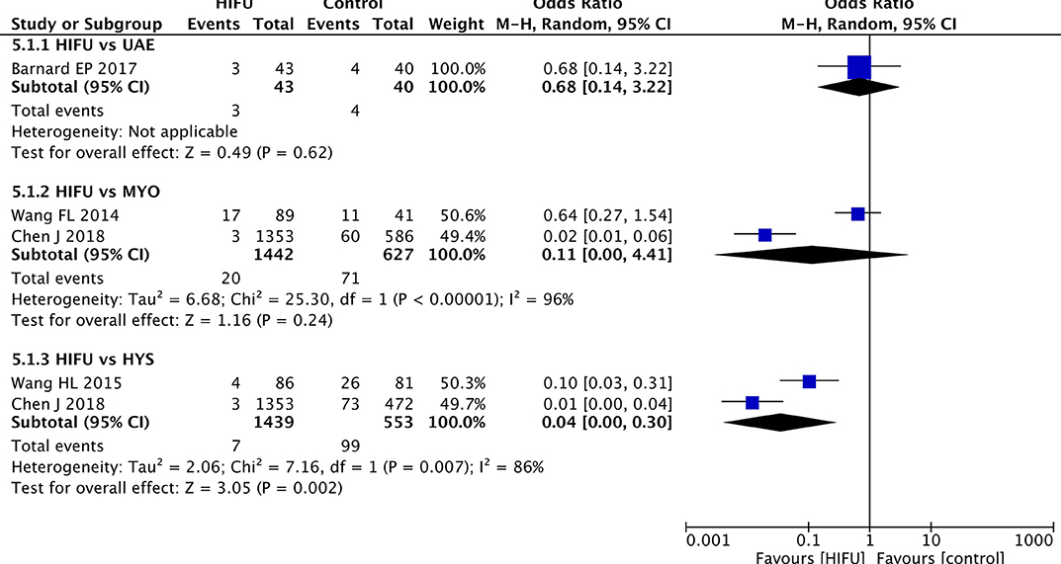
MRgFUS vs USgFUS
| �ص�/���� | MRgFUS | USgFUS |
| ��1������ѧ��ֱ��� | √ | × |
| ��2���¶ȼ�� | √ | × |
| ��3���������ƶ� | × | √ |
| ��4��������λ�ڷ� | × | √ |
| ��5���Ź�������������� | × | √ |
| ��6������ʱ�� | ×��3 �� 4 Сʱ�� | √��1 �� 2 Сʱ�� |
| ��7������Ч�ʣ�δ��ע������ʣ� | × (20%-50%) | √ (80%-90%) |
| ��8�����Ʒ��� | × | √ |
| ��9������Ա | ��������ҽ�� | ����ҽ�����ܹ�רҵѵ����ҽ�� |
����
�Ź��������۽������Ʒ�Ϊ��֢״���ӹ����������ṩ��һ����Ч������ѡ��
MRgFUS ����Ҫ����������������ԣ���һ���������ֲ������Ʒ���ͬ��
���� �����漰ʹ�ô����롢̽ͷ��缫��
������סԺ���ƣ����ҿ��������ﻷ���н��У�����������Ѹ�ٿ����� �����
����֢�����ʽϵͣ����ڻ����ӹ�������Ů����˵�����ƺ���һ���ľ�������������ѡ��
ϣ�����е��ӹ��������� �����ض������У�
�ٴθ�Ԥ�ı��ʸ����������Ʒ�ʽ��
�ӹ��������Ź����ע�������ù�ע���������ƽ����Ԥ�⣺�ȽϹ�ע������ǹ�ע����Ķ�������