2025年11月13日 英国国家保密患者结局与死亡调查(National Confidential Enquiry into Patient Outcome and Death,NCEPOD) 发布急性下肢缺血的(ALI)报告。
这是英国一家独立的、很有影响力的慈善机构。它的工作是调查英国各类医院在处理特定疾病(如本报告中的ALI)或特定医疗环节时的表现,目的是通过“同行的回顾性审查”来找出医疗实践中的不足,提出改进建议,从而提高医疗服务的整体质量和安全性。
在BSIR 2025 会议上,作者引用的是一句英语俗语“ Risking Life and Limb” ,(原意是“冒着巨大的个人风险并可能丧命或受伤)” 在这里一语双关地精准描述了急性肢体缺血(ALI)这种疾病的紧迫性和严重后果。这份报告是一份权威的医疗质量评估文件。它通过回顾英国各家医院对急性肢体缺血患者的实际诊疗过程,分析在诊断速度、治疗方案选择、多学科协作、术后护理等方面是否存在延误或不足,最终目的是减少该病的死亡率并降低截肢率。
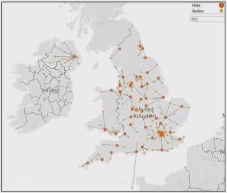
这份信息揭示了NCEPOD即将发布的报告《Risking Life and Limb》中的一个关键结构性发现:英国(英格兰、威尔士和北爱尔兰)处理急性肢体缺血(ALI)的医疗网络配置情况。
这网络配置情况是一种现代医疗体系中常见的区域化协同诊疗模式,旨在平衡紧急救治的可及性与专业性。
|
|
|
|
英格兰,威尔士,北爱尔兰 中心医院 58个,地区小医院 134个
|
|
数量对比:全网络共有 192 个参与单位(58 + 134)。
中心(Hubs)数量(58个):这意味着在英格兰、威尔士和北爱尔兰,有58家医院被指定为可以提供全天候、综合性血管急救的“中心”。这些是处理ALI的核心力量。
普通(Spokes)数量(134个):
spok ehospital "更像是中国医疗体系中的"二级医院"或"社区卫生服务中心",主要负责常见病的诊疗、初步诊断、稳定期患者的康复以及向上转诊,而将疑难重症的复杂治疗留给作为区域中心的"hub 医院"(类似中国的三级医院)。
这意味着有134家医院是ALI患者可能首次就诊的地方,但它们不具备独立处理复杂ALI病例的全部能力。
意义:
覆盖密度:平均每个“中心”需要覆盖大约2.3个“普通”医院的服务范围。这表明转诊网络是存在的,但每个中心承担的辐射区域可能相当大。
首诊压力:由于“普通”医院数量远多于“中心”,绝大多数患者首先接触的是“普通”医院。因此,“普通”医院的初诊医生对ALI的识别能力和转诊决策速度,直接决定了患者的生死和肢体存留
Hub (中心医院):
角色:通常是大型教学医院或血管专科中心。具备24/7全天候的血管外科手术团队、介入放射学设备和重症监护室(ICU)。
功能:负责处理最复杂的ALI病例,特别是需要进行复杂手术(如动脉搭桥)或血管腔内介入治疗(如机械血栓切除)的患者。
二级医院 poke (普通医院/ spoke医院):
角色:通常是地区综合医院或较小的医疗机构。
功能:负责初步接诊、快速诊断(通过超声等)、紧急药物治疗(如肝素抗凝),并在需要时将患者快速转运至“中心医院”。有些“辐条医院”可能能处理简单的病例,但复杂的必须转诊。
报告的时效性与保密性提示
信息末尾有一段非常重要的限制性说明:这是一个未来报告
"请注意,这些发现来自即将发布的NCEPOD报告...尚未发表,因此这些结果可能会有变动,不得进一步分享。"
这暗示了几个关键点:
数据预发布:这是一份未最终定稿的数据,虽然反映了调研的初步结论,但可能在最终出版前根据同行评审或数据核查进行微调。
保密性:由于是“机密调查”,数据在正式发布前不宜扩散。
内容敏感性:这份报告很可能会揭示目前这个“中心-普通”网络在实际运行中存在的问题。例如:
普通医院是否延误了诊断?
中心与普通之间的转诊路径是否通畅?
患者是否因为需要转诊而错过了黄金救治时间?
总结:
这组数据描绘了英国处理急性肢体缺血(ALI)的医疗版图:一个由58家专业中心支撑、服务于周边134家普通医院的急救网络。即将发布的NCEPOD报告将基于这个网络,深入评估实际的协作效率和护理质量。
数据来源:
2023年1月1日至3月31日
这是本次回顾性研究选取的3个月窗口期。
选择这段时间可能是为了获取最新的近期数据,同时避开传统上冬季(12月)和夏季(8月)因节假日导致的医疗 staffing 和就诊模式变化对数据造成的干扰。
问题所在
无唯一编码:ICD-10编码系统里没有一个单独的、独一无二的编码专指"急性肢体缺血"。
编码混淆:ALI的编码(如I74.- 动脉栓塞或血栓)往往与慢性肢体威胁性缺血(CLTI,即长期缺血导致的静息痛或坏疽)的编码混在一起。如果仅靠计算机检索编码,会把慢性缺血的病人也统计进来,导致数据失真(比如把择期手术的病人混入急症病人中)。
由于计算机编码靠不住,NCEPOD采取了最准确但也最费力的方法:
由本地专家筛选:不是由统计员在伦敦的办公室里通过电脑筛选,而是要求每个"中心(Hub)"医院的当地血管外科(VS)或介入放射科(IR)团队亲自查看病例。
人工识别:这些临床团队根据自己的专业知识和实际病历记录,从医院系统中找出在指定时间内真正因为肢体动脉突然堵塞而紧急入院的患者,排除那些慢性缺血逐渐加重的患者。
总结:为什么这种筛选很重要?
这种方法揭示了过去关于ALI的研究可能存在的数据偏差:
提高病例准确性:只有通过这种方式,才能确保纳入研究的确实是"分秒必争"的急症患者,而不是那些可以等待几天甚至几周再手术的慢性患者。
暴露编码系统缺陷:这一说明直接指出了英国医疗数据系统在识别血管急症方面的短板。如果没有当地临床团队的帮助,仅靠ICD编码得出的结论可能存在误导。
简单来说,NCEPOD为了确保报告质量,没有偷懒用代码检索,而是发动了各地中心的临床医生手工挑出真正的ALI病例,以确保后续关于"护理质量"的分析是建立在正确的人群基础上的。
1. 研究设计概览
这是一种混合方法的回顾性队列研究,结合了病历审查和问卷调查:
目标人群:2023年第一季度(1月1日至3月31日)期间,在英格兰、威尔士和北爱尔兰的医院中因急性肢体缺血(ALI)入院的患者。
数据来源:
病历审查:由NCEPOD的研究人员对原始病历进行结构化审查。
临床医生问卷:向负责诊治这些患者的外科医生、介入放射科医生等发放问卷,了解诊疗过程中的考量。
初级保健问卷:向患者的全科医生(GP)发放问卷,了解患者入院前的病史和出院后的恢复情况。
2. 数据回收情况解读
第一阶段:病例筛选
567 patients identified between 1st January and 31st March 2023
含义:根据各地中心(Hubs)的血管团队手工筛选,最初共锁定了567名被诊断为ALI的患者。这是最初的样本池。
488/567 patients were selected for inclusion
含义:在这567人中,有488人被最终纳入研究。
排除原因分析:79人被排除。这通常是因为:重复录入。经过详细审查发现诊断不符合ALI标准(例如,其实是慢性缺血急性发作但程度较轻,或者是静脉性坏疽等)。病历资料严重缺失,无法用于质量评估。
第二阶段:来源分布
142 were from spoke hospitals
含义:在最终纳入的488名患者中,有142名患者的首诊医院是“普通医院”(即没有独立血管专科的普通医院)。
重要性:这142个病例是研究“转诊路径”和“院间协作”质量的关键。报告将重点审查这些患者在普通医院是否得到了及时的诊断和处理,以及转诊到中心医院的过程是否顺畅。
第三阶段:问卷回收率
293 clinicians questionnaires
含义:收回了293份临床医生问卷。
解读:这代表了主管医生对诊疗过程的反馈。这有助于了解临床决策背后的原因(例如:为什么选择保守治疗而不是手术?为什么手术有延误?)。
111 primary care questionnaires
含义:收回了111份普通医院初级保健(全科医生)问卷。
解读:这部分数据比较难得。它提供了患者发病前的背景信息(例如:是否有间歇性跛行病史?是否按时服用抗凝药?)。由于全科医生不直接参与院内急救,回复率通常较低,这111份回复是了解“院前阶段”的重要窗口。
第四阶段:核心数据
330 sets of case notes
含义:NCEPOD的研究人员实际详细审查了330套完整的病患病历。
核心意义:这是报告结论的最主要依据。这330份病历经过匿名处理,由专家小组根据预定的质量标准(如诊断时间、手术及时性、并发症处理等)进行打分和评价。最终报告中关于“护理质量好坏”的百分比数据,主要来源于对这330份病历的深入分析。
总结
这一组数据描绘了这份NCEPOD报告的数据骨架:
-
初始样本:567例(2023年第一季度所有疑似ALI)。
-
最终队列:488例(确认的ALI病例)。
-
重点关注:其中142例来自普通医院(考察网络协作)。
-
数据支撑:
1. 330份详细病历(核心质量评估)。
2. 293份医生问卷(临床视角)。
3. 111份GP问卷(院前与院后视角)。
通过这种多角度、多层次的数据收集,NCEPOD能够全面评估从社区发病、急诊初诊、专科治疗到出院康复的整个ALI护理链条。
这部分数据揭示了NCEPOD报告中关于医疗系统组织结构和服务配置的关键发现。它反映了参与调查的医院(中心与普通)的回复情况,更重要的是,描绘了“中心-普通”网络在实际运行中的复杂关系。
以下是对这些数据的详细解读:
1. 问卷回收率:代表性与偏差
中心(Hub)问卷:58家中心中有51家完成了问卷,回复率高达88%。
解读:这是一个非常高的回复率,意味着关于中心医院的人员配置、手术能力和服务流程的数据具有极高的代表性,基本反映了整个区域中心的全貌。
普通(二级医院)问卷:134家普通医院中有105家完成了问卷,回复率约为78%。
解读:回复率依然很高,表明数据可信度强。这105家普通医院的数据将用于分析那些不具备血管专科的医院在识别、稳定和转诊ALI患者方面的能力。
2. 网络规模:普通医院的分布密度
Networks = 0-22 spoke hospitals mean 3.5 mode 2
含义:每个血管中心(Hub)所覆盖的普通(二级)医院数量存在巨大差异,统计指标如下:
范围(0-22):有的中心可能一个固定的普通医院都没有(0),而负担最重的中心可能需要负责对接多达22家普通医院。
平均数(mean 3.5):平均每个中心负责约3.5家普通医院。
众数(mode 2):最常见的配置是一个中心负责2家普通医院。
解读:这表明“中心-普通”网络并不是全国统一标准的。有些中心(覆盖22家普通)的负担极重,可能需要处理大量的转诊请求,协调跨院转运,这对其资源(床位、人力)是巨大的考验。而只覆盖0-2家的中心则相对轻松。
3. 网络重叠:非一对一的复杂关系
36 spoke hospitals referred to more than one vascular hub.
含义:有36家普通医院在需要转诊ALI患者时,并不只固定转给一家血管中心,而是会根据不同情况(如距离、床位 availability、专科特长等)转给多家不同的中心。
深度解读:
打破单线联系:这表明实际的医疗转诊网络并非简单的“一个普通对应一个中心”的线性结构,而是一个存在交叉的复杂网络。
积极意义:这可能体现了转诊的灵活性。如果最近的中心没有床位或重症监护室(ICU)能力,普通医院可以迅速联系次近的中心,避免患者等待过久。
潜在问题:这也可能带来协调上的困难。普通医院的医生可能需要记住多个中心的联系方式、转诊流程和接收标准,增加了决策的复杂性。同时,对于中心医院来说,可能接到来自非传统覆盖区域的转诊请求,对资源规划造成挑战。
总结
这组数据描绘了一个非均质、动态且存在交叉的血管急救网络:
中心负担不均:有的中心服务范围小(仅2家普通),有的则是巨无霸(服务22家普通)。
转诊路径复杂:约1/4的普通医院(36/134)是“多对多”转诊,这意味着患者流向不是完全固定的,而是由床位、距离和临床判断共同决定的。
这些组织层面的发现,将为最终报告中关于“转诊延迟是否因网络设计不合理导致”的结论提供重要的背景信息。
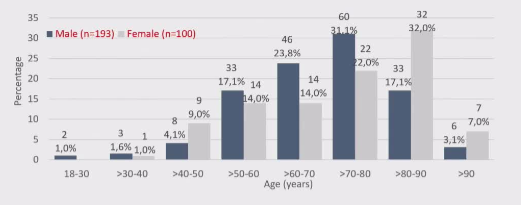
这份数据揭示了NCEPOD研究中急性肢体缺血(ALI)患者群体的人口统计学特征,特别是年龄分布和性别比例。
核心解读:ALI并非仅仅是"老年病"
1. 年龄分布:工作年龄群体占比显著
24.1% (70/290) 60 years or younger
31.7% (92/290) were of working age (65 or younger)
含义:在290名有年龄记录的患者中:
o 近1/4(24.1%)的患者年龄在60岁及以下。
o 近1/3(31.7%)的患者处于工作年龄(65岁及以下)。
o 重要性:这个数据打破了"急性肢体缺血主要发生在七八十岁老年人身上"的刻板印象。
o 社会与经济影响:这31.7%的患者原本是劳动力的一部分。ALI导致的截肢或长期残疾,不仅给个人和家庭带来沉重打击,也会对社会生产力造成损失。
o 病因差异:年轻患者(60岁以下)发生ALI,通常不是因为长期动脉粥样硬化("血管老化"),而更可能与以下因素有关:
栓塞:心脏来源的血栓(如心房颤动未抗凝治疗)。
血管炎:自身免疫性疾病。
创伤或动脉夹层。
易栓症:遗传性凝血功能异常。
总体年龄趋势
">70-80" 和 ">80-90" 区间的柱状图
·
尽管有年轻患者,但70-80岁年龄组依然是发病的最高峰。这与动脉粥样硬化随年龄增长而加重的普遍认知是一致的。
·
2. 性别比例
Male (n=193) Female (n=100)
比例:在293名患者中,男性(193人)大约是女性(100人)的1.93倍。
解读:这符合血管外科的普遍流行病学规律。
o 动脉粥样硬化:男性通常更早出现且程度更重。
o 吸烟:虽然差距在缩小,但 historically 男性吸烟比例更高,这是外周动脉疾病的主要危险因素。
o 心房颤动:虽然房颤在老年女性中也很常见,但导致ALI的其他危险因素(如吸烟、糖尿病)在男性中更为集中。
o 总结表格(基于你提供的数据估算)
|
年龄段 |
解读 |
|
≤60岁 |
占24.1%。这是一个不可忽视的群体,病因多为栓塞或血管炎,需关注潜在的凝血或心脏问题。 |
|
≤65岁 |
占31.7%。超过四分之一患者处于工作年龄,凸显了该疾病对家庭和社会经济的影响。 |
|
70-80岁 |
占比最高(约53.1%)。这是典型的动脉粥样硬化性ALI的高发人群,常伴有多种基础病。 |
|
>80岁 |
占比约(49.0%)。高龄患者面临更高的手术风险和围术期管理挑战。 |
|
性别 |
男女比约 2:1。男性发病率明显高于女性,与动脉粥样硬化疾病的流行病学特征一致。 |
思考
这份人口学数据暗示了问题的复杂性:
1. 对年轻人的打击:对于那31.7%的工作年龄患者,失去肢体可能意味着失去生计,因此治疗的目标不仅要"保命",更要"保肢体、保功能"。
2. 对老年人的挑战:对于占多数的老年患者,如何在多病共存(心、脑、肾)的情况下,安全地实施急诊血管再通手术,是对医疗质量的重大考验。
这是关于患者从出现症状到首次接触医疗系统的关键数据,反映了急性肢体缺血(ALI)患者进入医疗体系的入口点和路径。
以下是对这些信息的详细解读和整理:
核心解读:患者如何首次接触医疗系统?
在330份详细审查的病历中,有325例明确了患者最先求助的医疗机构。数据显示,急救通道(急诊科和999急救电话)是绝对的主力,占到了近70%。
深度分析:为什么这个表格很重要?
-
公众认知的差距:
-
医疗体系的入口负荷:
-
转诊链条的起点:
数据备注
百分比:你提供的片段中出现了多个数字(如25.5, 24.3, 21.2),这些应该是对应的百分比,合计为100%。
这是对修正后的 表4.1 患者首次就诊的医疗机构 的详细解读:
核心数据概览 (N=330, 已知=325)
深度分析:ALI患者的就医行为与路径分流
这张表格揭示了急性肢体缺血(ALI)患者在寻求帮助时的行为模式和路径选择,对于理解院前延误和医疗资源配置至关重要。
1. 急救通道 vs. 非急救通道
-
急救通道总占比:71.0% (n=231)
-
由 999救护车 送入 (21.2%)
-
自行前往 血管中心急诊 (25.5%)
-
自行前往 普通医院急诊 (24.3%)
-
非急救/慢速通道总占比:29.0% (n=94)
-
先看 全科医生 (20.9%)
-
门诊 就诊时发现 (4.3%)
-
拨打 NHS 111 咨询 (3.7%)
解读:超过七成的患者通过急救体系进入医疗系统,说明大多数人对突发的肢体剧痛、发凉等症状有较高的警惕性,认为是急症。但仍有近三成的患者选择了慢速通道,这可能导致确诊和治疗的延迟。
2. 各入口点的具体意义
-
血管中心急诊 (25.5%):这部分患者最幸运,或者判断最准确。他们直接到达了具备血管外科和介入能力的医院,绕过了转诊环节,理论上能获得最快的确定性治疗。
-
999 救护车 (21.2%):这部分患者通过急救调度系统被送往医院。救护车上的急救员对ALI的识别能力至关重要,他们能否识别急症并决定送往正确的医院(特别是能否直接绕过普通医院送往血管中心),会影响患者的最终结局。
-
普通医院急诊 (24.3%):这是 “中心-辐条”网络 发挥作用的关键入口。这79名患者首诊于没有血管专科的医院。他们在普通医院急诊科的处理速度、诊断准确性以及转诊决策的及时性,将是NCEPOD报告评估“院间协作质量”的核心。
-
全科医生 (20.9%):这是院前延误的主要潜在环节。近21%的患者首先去了社区诊所。全科医生在门诊环境下,能否通过简单的触诊(摸脚背动脉)和观察,将ALI与外周神经痛或肌肉骨骼疾病区分开来,并通过紧急通道直接将患者送入医院,是对初级保健系统的一大考验。
-
门诊 (4.3%) 与 NHS 111 (3.7%):这两个入口点占比较小。门诊患者通常是因其他问题就诊时顺便提及症状;NHS 111 电话咨询则依赖非面对面的评估,难度更大,但能起到引导就医的作用。
总结:报告关注点
上述表格为后续报告中关于 “延误发生在哪里” 的讨论提供了基础数据:
-
如果延误发生在慢速通道:报告可能会建议加强对公众和全科医生的教育,强调“突然的腿脚剧痛发凉要像胸痛中风一样紧急”。
2. 如果延误发生在急救通道:报告可能会审视急救调度中心是否应将ALI列入优先响应级别,以及普通医院急诊科是否建立了标准化的ALI快速转诊路径。
急性肢体缺血(ALI)临床评估中最重要的工具之一:卢瑟福分级(Rutherford Classification)。
表格是专门针对急性肢体缺血的卢瑟福急性分级(不同于针对慢性缺血的卢瑟福分级0-6)。这个分级系统根据感觉和运动功能的丧失程度,将ALI分为三个主要类别(I, II, III),其中II级又分为IIa和IIb。
以下是详细的医学解读和临床意义:
分级详解:从"还有时间"到"来不及了"
1. Grade I: viable(可存活)
- 感觉缺失:无
- 运动障碍:无
- 临床意义:肢体虽然缺血,但神经功能完好。这意味着侧支循环尚可,或者缺血时间很短。不需要立即冲进手术室,但需要尽快安排血管检查或手术。
2. Grade IIa: Marginally threatened(临界威胁)
- 感觉缺失:无或局限于脚趾(轻微)
- 运动障碍:无
- 临床意义:这是一个警示信号。脚趾开始麻木,说明神经缺血加重。但脚部主要的肌肉功能尚存(还能动脚踝)。如果及时处理,肢体通常可以挽救。这被视为"有时间窗"的急症。
3. Grade IIb: Immediately threatened(立即威胁)
- 感觉缺失:超过脚趾,累及足部
- 运动障碍:轻度至中度(如足下垂、脚趾活动力弱)
- 临床意义:这是真正的警报!感觉丧失平面升高,并且出现了肌肉无力。这标志着神经和肌肉已经开始因缺氧而功能丧失。必须立即进行血运重建(手术或介入),否则几小时内损伤将不可逆转。这是"分秒必争"的阶段。
4. Grade III: Irreversible(不可逆)
- 感觉缺失:深度、麻醉状态(针刺完全无感觉)
- 运动障碍:深度、瘫痪(肢体完全不能动)
- 临床意义:这是最糟糕的情况。不仅皮肤坏死,肌肉和神经已经死亡。此时即使开通血管,血液回流会导致大量毒素(钾、肌红蛋白)入血,引发心跳骤停或多器官衰竭。此时不应尝试保肢手术,而应直接进行截肢,以挽救生命。
为什么这个表格对NCEPOD报告至关重要?
1. 决定治疗优先级:
- 如果一个患者是IIb级,他应该被标记为"最高优先级",像处理心梗或中风一样,立刻送入导管室或手术室。
- 如果一个患者是III级,医生必须做出艰难但正确的决定:不做血管开通,直接截肢。
2. 衡量医疗质量:
- NCEPOD报告可能会用这个分级来审查病例。例如:如果一个患者入院时还是IIa级,但因为转诊延误、检查排队、手术室等待等原因,几小时后变成了IIb级或III级,这将被记录为护理质量缺陷。
3. 解释预后:
- IIa级的患者,保肢成功率很高。
- IIb级的患者,虽然保住了腿,但因为肌肉缺血时间长,可能会出现缺血再灌注损伤、筋膜室综合征,或者遗留永久性的神经功能障碍(如足下垂)。
- III级的患者,目标不是保腿,而是保命。
总结记忆点
简单来说,卢瑟福急性分级是医生判断"还有多少时间"的法则:
- I级: 不痛不麻,等等也行(但不能等太久)。
- IIa级:脚趾麻了,腿还能动,赶紧去医院。
- IIb级:脚全麻了,腿抬不起来了,立刻马上现在就要手术!
- III级: 腿全麻、全瘫、发黑了,保命要紧。
Clinical notes or by case note reviewers
Clinical notes(病历记录):指当时接诊的临床医生(急诊医生、血管外科医生)在原始病历中记录的患者分级。这反映了现场临床判断。
By case note reviewers(由病历审查员评估):指NCEPOD的专家在回顾病历资料时,根据描述的症状(感觉丧失程度、运动障碍程度),按照统一标准给患者回溯性地重新定级。这确保了研究数据的一致性和客观性。
评估决策质量:
审查员会对比现场分级和病历描述。如果一个患者的病历记录显示脚趾麻木、足下垂(IIb级),但医生却等到第二天才安排手术,这将被判定为护理质量缺陷。
评估转诊效率:
对于从辐条医院(Spoke)转来的患者,审查员会关注:患者离开辐条医院时是IIa级,到达中心医院(Hub)时是否已经恶化成了IIb级?这种恶化往往提示转诊过程存在延误。
解释结局差异:
如果两个患者都截肢了,一个是入院时已是III级(不可逆),无可厚非;另一个是入院时还是IIb级(可挽救),但因为院内流程延误而截肢,后者就需要反思。
总结:
这个分级系统在NCEPOD研究中,既是衡量患者病情严重程度的标尺,也是评判医疗系统反应速度的准绳。它直接对应着报告的核心问题:我们是否在肢体还"可挽救"的时候,给予了最及时的治疗?
NCEPOD报告在探讨一个核心问题:为什么患者在出现急性肢体缺血(ALI)症状后,没有立即寻求紧急医疗帮助?
它点出了两个关键环节:患者意识和医疗可及性。
以下是基于ALI疾病特点和英国医疗体系背景,对这两个“障碍”的详细解读:
1. 患者意识 (Patient Awareness):症状被低估或误读
ALI的典型症状是“6P”征(疼痛、苍白、无脉、感觉异常、麻痹、皮温变化)。但公众(甚至部分初级保健医生)往往对此缺乏足够的警惕性。
与心梗/中风的认知差距:
英国有非常成功的“FAST”公益广告(面部、手臂、言语测试)来宣传中风识别。
也有关于胸痛(压迫感)对应心梗的宣传。
但对于腿部突然剧痛、发凉,缺乏同等力度的公众教育。很多人会误以为是“抽筋”、“坐骨神经痛”或“痛风发作”,选择在家观察或预约常规全科医生(GP),而不是拨打999或直接去急诊。
症状的欺骗性:
疼痛:初期疼痛剧烈,但如果不处理,随着神经缺血加重,后期反而会因为神经坏死而感觉不到痛(无痛性坏疽)。这会让患者误以为“腿不疼了,是不是好转了?”实际上却是病情恶化的致命信号。
2. 医疗可及性 (Access to Healthcare):系统的门槛
即使患者意识到了问题的严重性,他们能否顺利、快速地进入正确的急救通道?
全科医生(GP)预约的延误(针对那20.9%先去GP的患者):
在英国,如果患者选择先联系GP,可能会遇到电话占线、只能预约到几天后的号源,或者只能得到电话/视频咨询(Triage)。
对于ALI这种需要“手摸脚背动脉”才能确诊的疾病,非面对面的咨询极容易漏诊。等到GP面诊时,可能已经过了黄金救治时间。
NHS 111 电话咨询的局限性(针对那3.7%拨打111的患者):
电话咨询很难准确判断肢体缺血的严重程度。如果接线员没有将ALI列入高度优先的调度清单,可能会建议患者去“walk-in centre”(免预约中心)或去看GP,从而延误进入急诊的时间。
交通与距离(特别是对于辐条医院覆盖区):
还有距离,但这属于“Access”的范畴。住在偏远地区的患者,即使想去急诊,也可能需要很长的路途。如果救护车资源紧张,等待时间过长,也会成为障碍。
结合报告主题的总结
NCEPOD在报告中提出这一点,是为了回答以下问题:
教育缺失:我们是否像宣传中风(FAST)那样,向公众宣传了“腿部中风”(ALI)的警示信号?
分诊漏洞:NHS 111和全科医生(GP) reception的分诊系统,是否具备将“突发的腿凉、腿痛”迅速识别为1类紧急事件(需立即就医)的能力?
潜在建议方向:报告可能会呼吁开展公众教育活动,并优化初级保健的分诊流程,确保ALI患者能够绕过非紧急通道,直接进入急救系统。
这部分数据是NCEPOD报告中最触目惊心的发现之一,它直接揭示了患者在就医时间上的严重延误,以及这种延误对临床结局的实质性影响。
以下是对这些数据的逐层解读:
核心数据概览
|
指标 |
数据 |
解读 |
|
极端延误比例 |
50.9% (144/283) 的患者在症状出现超过24小时后才就医 |
每两个患者中就有一个,在肢体已经缺血超过一整天后,才见到医生。对于ALI这种以“小时”计时的疾病,这是巨大的延误。 |
|
及时就医比例 |
22.9% (65/283) 的患者在6小时内就医 |
仅约1/5的患者抓住了黄金救治窗口。 |
|
病情严重程度 |
在症状出现<6小时的患者中,32.2% 已经是Rutherford IIb级(立即威胁,伴运动障碍) |
这意味着即使是就医最快的群体,也有近1/3的人已经出现了肌肉无力,情况十分危急。 |
深度分析:为什么这些数据很重要?
1. 半数患者延误超过24小时:公众意识缺失的代价
-
医学背景:骨骼肌缺血超过4-6小时开始发生不可逆损伤,超过12-24小时通常会导致大面积坏死。
-
现实困境:50.9%的患者在缺血超过24小时后才就医,意味着当他们到达医院时,肢体可能已经处于不可逆的边缘(Rutherford III级)或已经坏死。
-
对报告结论的影响:这部分数据直接支撑了前文关于“患者意识”的讨论——公众对“腿部中风”的认知远低于对脑中风或心梗的认知。
2. 及时就医组(<6小时)的病情危重程度
32.2% (20/62) of those presenting <6 hours were Rutherford IIb
3. 延误对结局的直接影响
Outcome likely affected for 11/60 (18.3%) Rutherford llb
4. 就医时间与病情严重度的交叉分析
69.3% (43/62) <24 hours
总结:从数据到行动
这组数据描绘了ALI患者就医行为的残酷现实:
-
就诊太晚:超过一半的人错过了黄金时间。
-
病情太重:即使是来得早的人,病情也已经很严重。
-
后果太惨:近1/5的严重患者,其糟糕结局与延误直接相关。
NCEPOD报告很可能会据此建议:
分析的重点从患者自身的延误转移到了医疗系统内部的延误,特别是患者在进入医院大门之前,在初级保健和院前急救环节所接受的服务质量。
这描述的是一个理想的医疗系统应该具备的状态:通过地方协议和路径,确保急性肢体缺血(ALI)能被快速识别并转诊。
以下是对这段内容的解读,以及对其中涉及的三个关键环节的分析:
核心观点:院前识别与转诊路径的重要性
文本指出,理想的状况下,应该存在地方性的 protocols 和 pathways,帮助初级保健人员识别 ALI,并进行危险分层,以决定是将患者直接转诊到急诊科,还是直接转诊到血管中心(Hub)。
三方参与者的角色与挑战
1. 全科医生——社区守门人
2. 救护车信托机构——移动分诊台
3. NHS 111——电话防线
文本的隐含批评
NCEPDO报告在此处列出这些角色,很可能是在暗示:
目前的系统缺乏统一的、跨机构的ALI识别和转诊协议。
理想的Pathway应该是这样运作的:
患者腿疼发凉 -> 拨打111或全科医生 -> 分诊系统立即识别为"疑似ALI" -> 指令患者不要进食饮水 -> 派遣最高优先级救护车 -> 救护车直接送往最近的血管中心(Hub)-> 血管中心提前收到预警,准备好手术室或导管室。
NCEPOD报告后续可能用数据揭示,在目前的体系中,这个链条上的哪个环节最薄弱,导致患者明明接触了医疗系统,却没能及时到达正确的地方。
NCEPOD报告中对院前医疗系统(初级保健和急救服务)表现的具体评估。数据揭示了在患者到达医院之前,医疗系统在识别和处理ALI方面存在的严重漏洞。
以下是对这三项关键发现的分步解读:
1. 初级保健:诊断工具的缺失
A Rutherford category was not recorded for any patients in primary care
2. 初级保健:指导文件的匮乏
Local written ALI guidance in 32.4% (36/111) of primary care organisations
3. 急救服务:转运路径的混乱与直通协议的稀缺
52.2% (72/138) to spoke by ambulance
1/4 ambulance trusts (8) had an ALI bypass protocol
总结:院前系统的三重失败
这三组数据共同描绘了一个对ALI准备不足的院前医疗系统:
-
识别失败:初级保健无分级、无工具,无法在早期拦截ALI。
-
指导失败:七成诊所无相关流程,全靠医生个人觉悟。
-
转运失败:急救系统大多按距离送医,半数患者被送错地方,导致二次转运延误。
NCEPOD报告的潜台词:如果不改善全科医生培训和急救直通协议,无论医院内部技术多先进,患者都可能因为院前的混乱而错过最佳治疗时机。
一个理想的医疗体系中,普通医院(Spoke)急诊科在处理急性肢体缺血(ALI)时应该扮演的角色和应有的标准流程。
虽然NCEPOD报告中的一个标题或提纲,但它点出了辐条医院(卫星医院,普通医院,二级医院,Spoke)的两个核心功能:向上接收(从社区/急救) 和向下转诊(至中心/康复)。
以下是对这段内容的详细解读,以及它隐含的对当前医疗质量的审视:
1. 普通医院急诊科的核心职责
文本指出,地方协议和路径应该帮助辐条医院完成两项任务:
-
识别:快速判断患者是否为ALI。
-
医疗处理与转诊:在确诊或高度怀疑ALI后,立即开始初步治疗(如抗凝),并安排转运至血管中心(Hub)。
2. 流程应包含的双向流转
This should include: Receiving patients from the vascular hub and discharge planning/rehabilitation.
这一句非常关键,它揭示了"中心-二级医院"网络不仅仅是普通 医院向中心转诊"的单向流动,而是一个闭环系统:
-
接收从中心回来的患者:
-
当患者在血管中心(Hub)完成了紧急手术或介入治疗后,病情稳定,但可能还没有完全康复(例如:伤口未愈、需要抗凝治疗监测)。
-
此时,患者应该转回离他们家最近的辐条医院,进行后续的输液、抗凝调整或一般护理。
-
意义:这可以腾出中心医院宝贵的重症监护室(ICU)和专科床位,用于接收下一位急症患者。
-
出院计划与康复:
3. 文本背后的潜在问题
NCEPOD列出这个"理想流程",通常是因为在现实调查中发现了以下问题:
4. 总结:辐条医院不是"二线",而是"闭环"
在理想的血管网络中,普通医院医院应该是:
-
前哨:敏锐识别敌情(ALI)。
-
转运站:快速将伤员(患者)送往总部(中心)救治。
-
后方医院:接收从总部回来的伤员,负责康复和回归社会。
NCEPOD报告后续可能会用数据揭示,在这个闭环中,究竟是前哨的识别能力不足(导致漏诊),还是转运通道不畅(导致延误),亦或是后方接收不力(导致中心拥堵)。
急性肢体缺血(ALI)患者诊疗流程中的最后一环,也是闭环管理的关键:患者在血管中心(Hub)接受治疗后,如何顺利返回原医院或进入康复阶段。
这正是NCEPOD报告审视医疗连续性的重点——治疗结束不等于护理结束。
核心观点:血管中心的责任不仅是"手术",更是"规划"
患者被送到血管中心后,需要由血管专家进行评估和决策。但这之后,必须包含对以下两件事的明确计划:
1. 返回原医院
2. 出院/康复计划
文本隐含的批评与审视
NCEPOD在此处强调"应包括返回原医院和康复的计划",很可能是因为在调查中发现,许多医疗网络只关注"如何把病人抢回来做手术",而忽略了"如何把病人送出去并管好后续"。
常见的问题包括:
-
沟通断层:中心做完手术后,没有及时通知原医院,导致原医院对即将接收的病人情况一无所知。
-
责任推诿:普通医院认为"血管病人就该留在血管中心",不愿接收术后病人。
-
康复缺失:只关注了急性期的血运重建,忽略了肢体功能恢复,导致虽然血管通了,但患者依然无法行走(例如因为缺血造成的神经损伤未得到康复治疗)。
总结:从"救治"到"照护"的闭环
这一段文本描绘了ALI患者完整旅程的终点:
-
起点:患者在社区或普通医院发病。
-
中点:紧急转至中心医院接受手术/介入治疗。
-
终点:返回普通医院或社区,进行康复,重新融入生活。
NCEPOD报告将通过审查这些"返回"和"康复"计划是否存在、是否有效执行,来评估医疗系统是否真正做到了"以患者为中心",而不仅仅是完成一台手术。
NCEPOD报告中关于地理可及性和转诊效率最关键的发现之一。它揭示了“中心-普通医院”网络在实际运行中的一个致命问题:距离与延误正在直接伤害患者。
以下是基于这些数据的深度解读:
1. 地理障碍:32%的网络存在“普通医院偏远”
In 16/50 (32%) vascular networks, 1+ spoke hospital >1 hour away
2. 转诊负担:四成患者经历“二次转运”
41.8% (138/330) attended spoke then transferred
3. 核心延误:8.2小时的中位转诊时间
median time from spoke to hub 8.2hours
4. 严重后果:15人在等待中恶化
15 patients in hospital deterioration in their limb
8/15 deteriorating to a Rutherford category llb
3/15 to an unsalvageable limb requiring amputation
总结:8.2小时的代价
这组数据构建了一个残酷的逻辑链:
-
地理现实:近1/3的网络存在偏远地区,转运距离远。
-
系统负荷:四成患者需要二次转运。
-
系统表现:中位转诊时间高达8.2小时,远超生理耐受极限。
-
患者结局:至少有15人因此恶化,其中3人失去了肢体。
NCEPOD报告的潜台词:当前的“中心-地方”网络在转诊效率上存在严重问题。8.2小时的中位延误,以及由此导致的截肢病例,说明仅仅建立网络是不够的,必须确保网络内的转诊通道足够快速和顺畅。报告很可能会建议:对于转诊时间可能超过1小时的网络,应考虑加强辐条医院的资源(如派驻介入团队),或者优化直升机急救转运,而不是让患者在救护车上度过宝贵的黄金时间。
血管网络在信息共享方面的现状,这也是影响ALI患者转诊效率的一个关键但常被忽视的因素。
当患者从辐射范围内普通医院医院(Spoke)转诊到中心医院(Hub)时,除了患者本人的转运,患者的医疗信息和影像资料也需要同步传输。如果信息不通,中心医院的医生就无法提前准备,患者到了之后还得重新问诊、重新检查,造成二次延误。
以下是对这些数据的详细解读:
1. 核心发现:缺乏统一的ALI护理路径
ALI care pathway in 46/234 (19.7%)
2. 病历共享:七成无法电子传输
34/91 (37.3%) medical records shared electronically
3. 影像共享:相对较好,但仍有四成不通
56/91 (61.5%) imaging shared electronically
总结:信息孤岛正在加剧延误
这组数据揭示了一个"系统性的信息鸿沟":
-
路径缺失:80%的网络没有标准化流程,转诊靠"人治"而非"法治"。
-
病历不通:60%的转诊中,接收方对患者病史两眼一抹黑。
-
影像壁垒:40%的转诊中,关键的手术规划依据(影像)无法提前获取。
对患者结局的影响:当中心医院无法提前获取信息时,患者到达后往往需要重新进行病史采集、体格检查,甚至重复影像检查。对于ALI这种争分夺秒的疾病,这些重复工作在中心医院内部造成的延误(可能长达1-2小时),叠加在之前8.2小时的转诊延误之上,可能最终将患者推向截肢的边缘。
NCEPOD报告的潜台词:要改善ALI的救治质量,不仅要打通道路(救护车),更要打通数据(网络)。投资于电子病历和影像的区域共享,与投资于手术室同等重要。
焦点转向了最终接收患者的血管中心(Hub)。它揭示了即使在具备专业设备和人员的中心医院内部,ALI患者的诊疗依然存在不容忽视的质量缺陷。
这些数据表明,问题不仅仅存在于院前和转诊环节,患者到达"目的地"后,仍然面临诊断延误、评估不全和治疗拖延的风险。
以下是对这三项关键数据的详细解读:
1. 诊断延误:在中心也被耽误
Delay in diagnosis in hub in 21/234 (9.0%)
2. 评估缺失:超过1/5没有Rutherford分级
Rutherford score in 59/261(22.6%)
3. 治疗延误:超过一成未能及时治疗
Delay in treatment 28/252 (11.1%)
总结:中心医院的"内部损耗"
这三组数据共同描绘了中心医院内部的三个漏洞:
-
进门难(9.0%诊断延误):急诊科没认出来,患者滞留在急诊室。
-
评估乱(22.6%无分级):没有用标准工具评估病情严重度,决策缺乏依据。
-
手术等(11.1%治疗延误):确诊了,也评估了,但手术室/导管室没准备好。
当我们把之前的数据(50.9%患者延误>24小时,41.8%经历转诊,中位转诊8.2小时)与这里的数据(中心内部还有9%-11%的延误)结合起来看时,会发现一个残酷的现实:患者在克服了自身的犹豫、基层的误诊、救护车的长途跋涉后,好不容易到达了能救他们的地方,却依然可能因为医院内部的流程不畅而继续等待,最终失去肢体。
NCEPOD报告很可能会据此建议:血管中心需要建立"绿色通道"或"ALI预警系统",确保一旦接收转诊患者,能够像处理ST段抬高型心肌梗死(STEMI)一样,直接绕过急诊室,直达手术室/导管室。
急性肢体缺血(ALI)患者在到达血管中心(Hub)后,所接受的具体治疗及其时机。这些数字描绘了一幅令人担忧的画面:即使患者成功抵达专业中心,治疗的及时性依然存在严重问题,且临床决策与疾病紧急程度之间存在脱节。
以下是对这些关键数据的详细解读:
1. 治疗方式选择:四分之一放弃介入/手术
78/330 (23.6%) medical management / palliative care
2. 干预率与核心延误:四天的中位等待
249/330 (75.5%) one or more procedure median time to procedural treatment 4 days
-
含义:
-
75.5%的患者接受了至少一次手术或介入治疗。
-
从入院到接受治疗的中位时间是4天。
-
深度解读:
3. IIb级患者的治疗目标:形同虚设的6小时
Rutherford category llb 5/52 (9.6%) six-hour target median time of 3.1 days > 6 hours
-
含义:
-
临床意义:
-
IIb级是警报中的警报。这类患者已经出现肌肉无力,医学共识是必须在6小时内开通血管,否则肢体存活率急剧下降。
-
3.1天的中位时间,意味着这些最紧急的患者,被放在普通病房里等了三天多才做上手术。这相当于让ST段抬高型心肌梗死(STEMI)患者等三天才做介入,是完全不可接受的。
-
9.6%的达标率,说明针对ALI的“绿色通道”要么不存在,要么完全失效。
4. 结局:截肢与筋膜切开术
17 amputations - 8 fasciotomies
总结:中心医院的系统性失灵
这组数据描绘了一个令人震惊的图景:
-
识别错误:最紧急的IIb级患者,没有被识别为急症。
-
流程失效:所谓的“6小时目标”形同虚设,达标率不足10%。
-
等待漫长:即使是IIb级,也要等3天才能手术,这已经不是“延误”,而是“放任”。
-
后果严重:截肢和筋膜切开术的发生,正是这种系统延误的生理代价。
当我们把前文的院前延误(50%患者>24小时就医,中位转诊8.2小时)与这里的院内延误(中位4天手术,IIb级中位3.1天)结合起来看,会发现ALI患者在整个救治链条的每一个环节都在等待,最终共同导致了本可避免的肢体损失。NCEPOD报告的核心质问将是:如果一个患者经历了千辛万苦到达了正确的医院,却因为内部流程不畅而等待三天才手术,那么这个“中心-普通医院”网络的意义何在?
在血管中心(Hub)接受治疗的249名患者所经历的具体手术类型和后续手术负担。这些数字揭示了急性肢体缺血(ALI)治疗的两个核心特征:病情复杂和治疗路径多样。
以下是对这些数据的逐层解读:
1. 首次血运重建手术的选择
在249名接受手术治疗的患者中,首次手术的类型分布如下:
2. 首次手术即为截肢或减压
Amputation - 14.1% (35/249)
Fasciotomies - 13.6% (34/249)
3. 多次手术负担
2 or more procedures = 24.5% (57/233)
-32/57 amputation/ further amputation
-
含义:
-
深度解读:
-
24.5%的再手术率:说明ALI的治疗往往不是“一次了之”。很多患者可能先做了取栓,但术后再次血栓形成,需要二次手术;或者先做了截趾,但感染控制不佳,需要做更高平面的截肢。
-
32/57的截肢结局:这揭示了多次手术的残酷性——超过一半需要多次手术的患者,最终结局仍然是失去肢体。他们可能经历了“先尝试保肢,失败后再截肢”的痛苦过程。这不仅增加了患者的痛苦和住院时间,也反映了初始治疗的挑战性和疾病的严重程度。
总结:治疗现状的复杂图景
这组数据共同描绘了ALI治疗的现实:
-
开放手术仍是主力:尽管腔内技术发展,但在急诊ALI中,开放手术因其快速、确切的优势,依然占据主导地位(63.9%)。
-
延误的代价显现:14.1%的直接截肢和13.6%的筋膜切开术,都是前期延误(无论是患者延误、转诊延误还是院内延误)在手术台上的直接体现。
-
治疗的持久战:24.5%的多次手术率说明,即使成功完成了首次血运重建,患者的旅程也远未结束。他们面临着再次手术、并发症和最终可能仍然截肢的高风险。
当我们将这些手术数据与前文的“中位治疗时间4天”联系起来时,会发现一个令人不安的图景:因为治疗不及时(等4天才手术),导致更多患者需要筋膜切开(13.6%),更多患者直接截肢(14.1%),更多患者需要反复手术(24.5%)。及时治疗不仅关乎保肢,也关乎减少后续的医疗负担和患者痛苦。
急性肢体缺血(ALI)这场与时间的赛跑中,最令人痛心的终点:18.5%的患者失去了肢体,12.7%的患者在30天内失去了生命。
这两个数字共同构成了报告标题《Risking Life and Limb》的血色注脚。以下是基于这些数据的最终解读:
1. 肢体损失率:18.5% (61/330)
18.5% (61/330) had one or more amputation
2. 30天死亡率:12.7% (42/330)
12.7% (42/330) 30-day mortality
3. "Life and Limb" 的关联分析
这两个数据并不是孤立的,它们之间存在复杂的交织:
4. 综合解读:标题的残酷验证
将这两个数据放在一起,可以得到一个关于ALI的完整画像:
在每100名ALI患者中:
结语:NCEPOD报告的核心质问
18.5%和12.7%,这两个数字是NCEPOD报告向英国医疗系统提出的最终质问:
-
这些截肢有多少是可以避免的? 如果院前教育更到位,如果全科医生识别更敏锐,如果转诊通道更顺畅,如果中心医院手术更及时,这61人中的多少人本可以带着完整的肢体回家?
-
这些死亡有多少是可以预防的? 如果患者能更快得到专业的血管评估和治疗,减少缺血对全身的打击,这42人中的多少人本可以活得更久?
这份报告的目的,正是通过解剖这些失败的案例,找出系统性的漏洞,从而让未来的ALI患者不必再用"肢体"和"生命"为代价,去填补这些漏洞。
《改进建议》是NCEPOD报告《Risking Life and Limb》的核心价值所在。在揭示了大量关于延误、系统缺陷和不良结局的数据后,报告提出了五点针对性的改进方向。
以下是对这五点建议的详细解读,以及它们如何回应前文揭示的问题:
1. 提高对ALI的认识
Improve awareness of ALI — Patients - Primary Care, Ambulance, ED, NHS111
-
针对的问题:
-
患者延误:50.9%的患者症状出现超过24小时才就医。
-
初级保健识别不足:0% 的全科医生记录Rutherford分级,67.6% 的初级保健机构无ALI指南。
-
急救分诊不当:52.2% 的患者被救护车送到了错误的医院(辐条医院)。
-
建议解读:
-
对公众:需要像宣传“中风 FAST”那样,宣传“腿部中风”的症状(突发腿痛、发凉、苍白、麻木)。
-
对全科医生和 NHS 111:需要培训接线员和医生,将“突发的下肢疼痛发凉”识别为1类紧急事件,直接调度最高级别救护车或转诊至急诊。
-
对急救人员:需要将ALI纳入优先转运协议,确保患者直接送往血管中心。
2. 优先处理感觉运动障碍(IIb级)
Prioritisation of sensor-motor deficit (IIB)
-
针对的问题:
-
建议解读:
-
IIb级是警报中的警报。出现运动障碍(肌肉无力)意味着神经肌肉正在死亡。
-
报告呼吁将IIb级ALI提升至与ST段抬高型心肌梗死(STEMI)同等的优先级别,建立 “ALI绿色通道” ,确保患者绕过急诊室,直接进入手术室或导管室。
-
这意味着血管中心必须具备24/7全天候的急诊手术能力。
3. 血管网络的功能性
Functionality of Vascular Networks
-
针对的问题:
-
转诊延误:从辐条到中心的中位转诊时间8.2小时,远超生理耐受极限。
-
网络覆盖不均:32%的网络存在至少一家辐条医院距中心超过1小时车程。
-
信息共享不畅:仅37.3%的病历和61.5%的影像实现了电子共享。
-
建议解读:
-
网络不能只是地图上的连线,必须是功能性的通道。
-
这意味着要建立标准化的转诊路径,明确辐条医院何时、如何联系中心,中心必须无条件接收。
-
对于距离超过1小时的网络,需要考虑直升机转运或加强辐条医院的介入能力。
-
必须实现电子病历和影像的实时共享,让中心医生在患者到达前就能看到所有资料。
4. 制定国家ALI指南
ALI National Guideline
-
针对的问题:
-
各地标准不一:仅有19.7% 的网络拥有统一的ALI护理路径。
-
评估缺失:22.6% 的中心医院病历未记录Rutherford分级。
-
治疗时机混乱:从转诊到手术的时间差异巨大,缺乏统一标准。
-
建议解读:
-
需要一个全国统一的、强制性的ALI诊疗指南,明确规定从初次接诊到血运重建的每一个环节的时间目标和质量标准。
-
指南应涵盖:诊断标准、Rutherford分级的使用、影像学检查时机、抗凝方案、转诊阈值、手术时机、术后康复等。
-
这有助于消除地区差异,确保无论患者在何处发病,都能得到同等质量的救治。
5. 实施专门针对ALI的国家数据收集
Implement National Data Collection specific to ALI
总结:从数据到行动
这五点建议构成了一个完整的改进闭环:
NCEPOD报告的最终结论是:ALI的救治不是某一个环节的问题,而是一个系统性的失败。要降低18.5%的截肢率和12.7%的死亡率,必须从公众教育、院前急救、院间转诊、院内流程到国家政策,进行全链条的改革。
| 



