本栏目总结消化道出血的治疗原则,核心在于治疗取决于出血的严重程度、症状表现以及出血来源。同时,它根据出血部位(上消化道 vs 下消化道)列出了典型的临床表现和首选的检查手段。
以下是详细的解释:
1. 核心原则
治疗取决于严重程度/症状和出血来源。
· 严重程度:主要指患者是否存在血流动力学不稳定(如低血压、心动过速、休克),这决定了是需要紧急复苏(补液、输血)还是可以择期检查。
· 症状:根据患者是呕血、黑便还是便血,初步判断出血部位。
· 来源:明确是上消化道还是下消化道出血,因为内镜路径完全不同。
2. 上消化道出血 (Upper GI)
在其它栏目里我们已经阐述了上消化道出血诊疗流程
根据典型表现:
Hematemesis (呕血):呕吐出血液(鲜红或咖啡渣样)。
Melena (黑便):95%的黑便源于上消化道出血。血液在肠道内停留时间较长,经细菌分解后变成柏油样黑色。
Hematochezia (便血) + 血流动力学不稳定:
o 通常下消化道出血表现为便血,但如果上消化道出血量极大、速度极快(超过胃排空和肠道蠕动速度),血液来不及变黑就排出,也会表现为鲜红色或暗红色便血。
o 如果患者出现便血同时伴有血流动力学不稳定(休克、心率快、血压低),首先要排除上消化道大出血。
首选检查:
·Endoscopy (内镜/胃镜):
o 这是上消化道出血的金标准。
o 不仅可以明确出血点(如溃疡、静脉曲张、肿瘤),还能进行治疗(如注射肾上腺素、钛夹止血、套扎等)。
治疗:
内镜治疗失败后,经导管动脉栓塞是金标准,而经导管治疗失败后,才考虑外科治疗
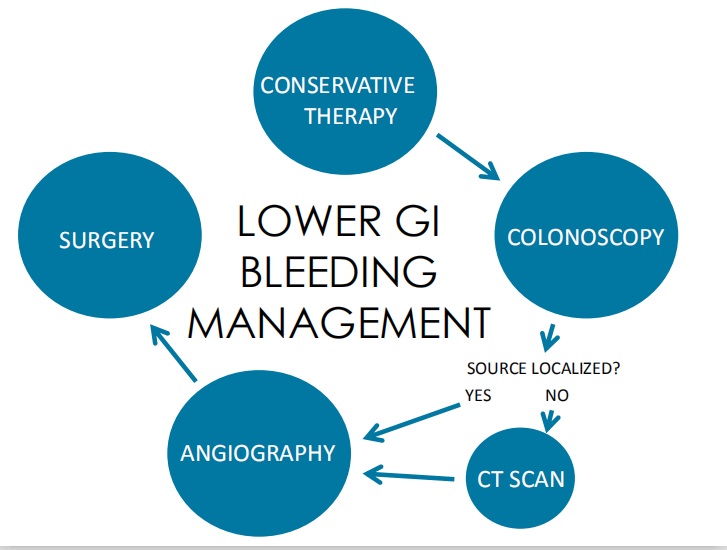
3. 下消化道出血 (Lower GI)
典型表现:
· Hematochezia (便血):90%的便血源于下消化道出血(结肠、直肠或肛门)。血液通常呈鲜红色、暗红色或带有血块,具体取决于出血位置的高低。
· Melena (黑便):约5%的黑便源于下消化道。这种情况通常发生在右半结肠(升结肠)或小肠出血,血液在肠道内停留时间足够长,导致颜色变深,但通常不如典型的上消化道黑便那么“柏油样”且发亮。
首选检查:
·Colonoscopy (结肠镜):
这是下消化道出血的首选检查方法。
需要强调的一点是:如果患者血流动力学不稳定,或者高度怀疑上消化道出血(即使表现为便血),临床通常会先做胃镜排除上消化道出血,再考虑结肠镜。
4. 补充:小肠出血
按现在的消化道出血的分类,上消化道出血,下消化道出血和潜在小肠出血
小肠出血虽未详细展开,但如果胃镜和结肠镜都未找到出血点(即不明原因的消化道出血),则下一步通常会考虑:
· 小肠镜 (Enteroscopy)或胶囊内镜 (Capsule Endoscopy)。
逻辑可以归纳为:
1. 评估严重程度:看生命体征是否稳定。
2. 根据症状定位:
o 呕血 + 黑便 → 上消化道→ 做胃镜。
o 便血(鲜红/暗红)→ 大部分是下消化道→ 做结肠镜。
o 但便血 + 休克不能只盯着下消化道,必须警惕上消化道大出血。
如果你需要,我可以帮你将这些内容(从病因、频率到诊断方法)整理成一张完整的消化道出血诊疗思路流程图。

解图
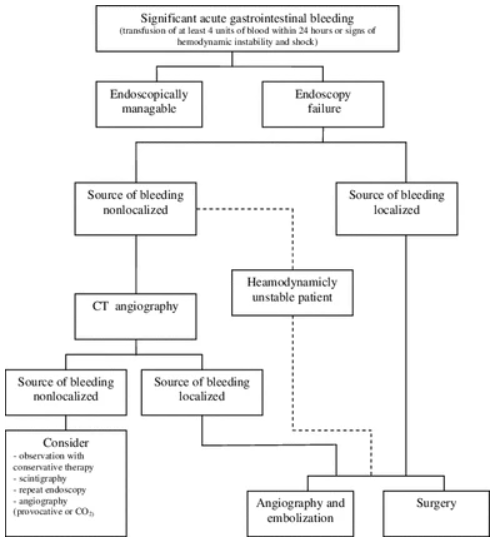
上图描述的是急性重度消化道出血的处理流程,特别是当内镜治疗失败或无法定位出血点时的备选方案。
栏目编辑将这段流程图式的笔记整理为清晰的决策路径:
1. 定义:重度急性消化道出血
Significant acute gastrointestinal bleeding定义为:
· 输血量:24小时内输注至少4个单位红细胞;或
· 血流动力学:出现血流动力学不稳定 / 休克的表现(如低血压、心动过速、意识改变、尿少等)。
达到此标准的患者,单纯观察或保守治疗风险极高,需要紧急干预。
2. 初始处理:内镜
Endoscopically manageable(可经内镜处理)
· 对于上消化道出血,首选胃镜
· 对于下消化道出血,首选结肠镜
内镜既可以明确出血点,也可以进行止血治疗(注射、电凝、钛夹、套扎等)。
3. 内镜失败后的决策点
当出现Endoscopy failure(内镜失败)时,包括两种情况:
· 无法找到出血点(source of bleeding nonlocalized)
· 找到出血点但内镜无法有效止血(source of bleeding localized but endoscopically unmanageable)
此时进入下一步决策,关键分支在于患者的血流动力学状态。
4. 血流动力学不稳定患者
无论出血点是否明确,只要患者Hemodynamically unstable(血流动力学不稳定),需要更快速的血管介入或手术干预。
路径 A:CT 血管成像
CT angiography
· 对于血流动力学不稳定的患者,CT血管成像可快速定位活动性出血点(造影剂外溢征象)
· 优点:速度快、可同时评估全腹部
· 适用于:出血点未明确,或需要快速定位以便指导下一步介入
路径 B:根据定位结果选择
Source of bleeding localized(出血点已明确)
· 可考虑Angiography and embolization(血管造影 + 栓塞):介入放射科通过导管超选至出血血管,进行栓塞止血
· 或直接Surgery(手术):若介入不可行或失败,手术切除或缝扎出血部位
Source of bleeding nonlocalized(出血点未明确)
· 仍可尝试Angiography(血管造影),必要时行provocative angiography(激发性血管造影):在造影前使用抗凝或血管扩张剂“激发”隐匿性出血,使造影剂外溢显影
· 若仍无法定位且持续出血,需考虑Surgery进行术中探查(如术中内镜、术中肠镜辅助定位)
5. 血流动力学稳定患者
如果内镜失败但患者血流动力学稳定,可以采取相对缓和的策略:
·Observation with conservative therapy(观察 + 保守治疗)
o 禁食、补液、抑酸、纠正凝血功能等
o 适用于出血已停止或仅少量渗血的患者
·Scintigraphy(核素显像)
o 即红细胞闪烁显像(tagged RBC scan),敏感度高但定位精度较低
o 适用于间歇性出血、血流动力学稳定的患者
o 若阳性,可为后续血管造影或手术提供定位依据
·Repeat endoscopy(重复内镜)
o有时初次内镜因视野不佳、血块覆盖等原因漏诊,待患者稳定后重复检查可能发现出血点
·Angiography(血管造影)
o即使血流动力学稳定,若高度怀疑动脉性出血,仍可行血管造影
6. 整体流程图(整理)
(24h内输注≥4U RBC 或 血流动力学不稳定/休克)
↓
内镜(胃镜/结肠镜)
↓
┌────┴────┐
↓ ↓
成功止血 内镜失败
↓ ↓
保守治疗 ┌──┴──┐
↓ ↓
血流动力学 血流动力学
稳定 不稳定
↓ ↓
观察/核素/ CT血管成像
重复内镜/ ↓
血管造影 ┌───┴───┐
↓ ↓
定位 未定位
↓ ↓
血管栓塞 血管造影
或手术 (可激发性)
↓
手术探查
7. 关键点补重度急性消化道出血
|
技术 |
适用场景 |
优点 |
局限 |
|
CT angiography |
活动性出血、血流动力学不稳定 |
快速、全腹、定位准 |
需静脉注射造影剂,肾功能不全者慎用 |
|
Scintigraphy(核素显像) |
间歇性出血、血流动力学稳定 |
敏感度高(可检出0.1 mL/min出血) |
定位精度差、耗时长 |
|
Angiography + embolization |
动脉性出血、内镜失败 |
可同时诊断与治疗 |
需活动性出血(≥0.5 mL/min)、有辐射及血管损伤风险 |
|
Provocative angiography |
隐匿性、间歇性出血 |
提高阳性率 |
有诱发大出血风险,需严格把握指征 |
|
Surgery |
介入失败、无法定位、持续休克 |
确定性止血 |
创伤大、死亡率高 |
在消化道出血治疗中,选择介入治疗(尤其是血管内介入)的指征、前提条件和适用场景。强调了在多学科团队协作下,当内镜失败或无法实施时,血管内介入(如血管造影+栓塞)的角色定位。
本栏目编辑将这段内容拆解如下:
1. 治疗原则与首选方法
After failure of conservative treatment, endoscopy is the method of choice
· 保守治疗失败后,内镜是首选方法
· 保守治疗通常包括:补液、输血、禁食、抑酸(质子泵抑制剂)、纠正凝血功能障碍等
· 若保守治疗无法控制出血,第一步应是内镜(胃镜或结肠镜),而非直接跳至介入或手术
· 内镜的优势在于:既可明确诊断(定位出血点),又可进行治疗(止血)
2. 多学科团队协作
MDT consensus between the gastroenterologist, radiologist and surgeon
MDT= Multidisciplinary Team(多学科团队)
对于复杂的消化道出血病例,需要在以下三方达成共识后,再决定下一步方案:
o 消化内科/内镜医师(gastroenterologist):评估内镜可行性与风险
o 介入放射科医师(radiologist):评估血管内介入的可行性与风险
o 外科医师(surgeon):评估手术的时机与必要性
·这一原则体现了现代消化道出血处理的趋势:从单科决策转向多学科协作,尤其适用于内镜失败、反复出血或病因不明的患者
3. 血管内介入的指征
Endovascular procedures are indicated for patients with untreatable or unrevealed source of bleeding or excessive bleeding that obscures the endoscopic view
血管内介入(如血管造影 + 栓塞)适用于以下三种情况:
(1) Untreatable source of bleeding(无法治疗的出血源)
内镜找到了出血点,但无法通过内镜进行有效止血
常见例子:
o憩室出血(内镜难以精准止血)
o血管畸形(尤其是小肠或右半结肠的弥漫性病变)
o内镜视野不佳或器械无法到达的部位
o内镜止血失败(如钛夹脱落、电凝无效)
(2) Unrevealed source of bleeding(未明确的出血源)
内镜检查未能找到出血点(即使进行了胃镜+结肠镜)
常见情况:
o 小肠出血(胃镜和结肠镜无法覆盖)
o 间歇性出血(检查时出血已暂停)
o 出血部位隐匿(如十二指肠水平部、回肠末端)
(3) Excessive bleeding that obscures the endoscopic view(大量出血遮挡内镜视野)
· 出血量过大,内镜下视野完全被血液覆盖,无法看清出血点
· 此时即使强行做内镜,也难以找到出血点,且操作过程中可能因视野不佳造成穿孔或误伤
· 这是血管内介入的重要指征——通过CT血管成像或血管造影,即使视野被血块覆盖,仍可显示造影剂外溢的活动性出血点
4. 逻辑关系整理
消化道出血
↓
保守治疗失败
↓
内镜(首选)
↓
内镜成功止血 → 后续保守治疗/观察
内镜失败 → 进入MDT讨论
符合以下任一条件 → 血管内介入
出血源无法内镜治疗
出血源未明确
大量出血遮挡内镜视野
5. 补充说明
|
术语 |
含义 |
|
Endovascular procedures |
血管内介入操作,主要包括诊断性血管造影 + 超选择性栓塞(用弹簧圈、明胶海绵、胶水等材料堵塞出血血管) |
|
Untreatable source |
内镜可发现但无法安全/有效止血的情况 |
|
Unrevealed source |
内镜未能发现出血源(隐匿性出血) |
|
Excessive bleeding |
大量活动性出血,导致内镜视野不清 |
6. 临床意义
强调了几个关键点:
1. 内镜仍是基石:只要条件允许,内镜是保守治疗失败后的首选,而非直接跳至介入
2. 介入不是一线,而是“内镜失败后的重要补充”:血管内介入在特定场景下(尤其是小肠出血、憩室出血、内镜视野不佳时)具有不可替代的价值
3. MDT是安全保障:复杂消化道出血需要消化科、介入科、外科共同决策,避免因单科局限导致延误或错误治疗
如果你需要,我可以将这三轮的内容(病因频率、临床表现、内镜处理、介入指征)整合成一份完整的消化道出血诊疗决策参考。
内镜
胶囊内镜
核医学显像
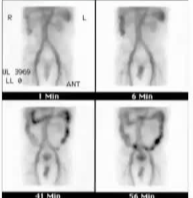
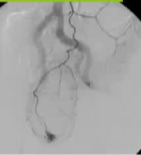
血管造影
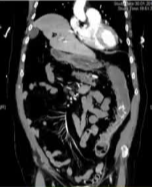
CTA
一份关于急诊结肠镜在下消化道出血(LGIB)中应用的研究数据汇总。
本栏目编辑将表格内容重新整理为清晰可读的格式,并总结其中的关键信息。
1. 急诊结肠镜在LGIB中的诊断与治疗
|
作者 |
发表年份 |
患者数 |
完成全结肠镜检查 (%) |
阳性诊断率 (%) |
内镜止血率 (%) |
并发症率 (%) |
|
Jensen |
1988 |
80 |
0 |
74 |
39 |
5 |
|
Richter |
1995 |
78 |
11.5 |
2 |
— |
— |
|
Geller |
1997 |
524 |
— |
— |
16 |
— |
|
Kok |
1998 |
190 |
0 |
— |
— |
— |
|
Prakash |
1998 |
30 |
— |
— |
— |
— |
|
Chaudhry |
1998 |
85 |
— |
— |
— |
— |
|
Ohyama |
2000 |
345 |
45 |
— |
— |
— |
|
Schmulewitz |
2000 |
415 |
90 |
13 |
42 |
17 |
|
Strate |
2003 |
144 |
5 |
90 |
10 |
NS |
注释:
· NS= Not specified(未说明)
· — = 原文未提供该数据
· 阳性诊断率:指通过结肠镜找到明确出血源的比例
· 内镜止血率:指在发现出血点后成功通过内镜方法(如电凝、钛夹、注射等)止血的比例
2. 关键数据总结
表格下方补充了两组总体数据:
Bleeding Detection 70-80%
Hemostasis 20-40%
结合表格及这两句总结,可以得出以下结论:
|
指标 |
范围 |
说明 |
|
出血点检出率(Bleeding Detection) |
70–80% |
急诊结肠镜在下消化道出血中,能够找到明确出血源的比例约为70–80%。但不同研究差异较大(表格中从2%到90%不等),可能与患者选择、急诊时机、肠道准备质量有关。 |
|
内镜止血成功率(Hemostasis) |
20–40% |
在找到出血点的患者中,能够通过内镜成功止血的比例约为20–40%。部分出血源(如憩室、弥漫性血管畸形)不适合或难以通过内镜完全止血。 |
3. 关键观察点
(1)全结肠镜检查完成率差异大
· 早期研究(如Jensen 1988、Kok 1998)完成率为0%,意味着这些研究可能只做了乙状结肠镜或未完成全结肠检查
· 后期研究(如Schmulewitz 2000)完成率提升至90%,反映了肠道准备技术和结肠镜技术的进步
(2)阳性诊断率差异显著
· 最低:Richter 1995仅为2%(可能与纳入轻度出血、或检查时机较晚有关)
· 最高:Strate 2003为90%(可能与急诊快速肠道准备、严格纳入活动性出血患者有关)
(3)并发症率
· 从0% 到 17%不等
· Schmulewitz 2000的并发症率为17%,相对较高,可能与其较高的全结肠镜检查完成率(90%)和更积极的干预相关
· 常见并发症包括:穿孔、肠壁血肿、镇静相关不良事件、止血后再出血等
(4)内镜止血率
表格中明确报告止血率的研究中:
oJensen 1988:39%
oSchmulewitz 2000:42%
oStrate 2003:10%
下方总结为20–40%,说明约六到八成的下消化道出血在急诊结肠镜下并未进行内镜止血,可能的原因包括:
o出血已自行停止(检查时仅见痕迹)
o出血源不适合内镜止血(如弥漫性黏膜病变、憩室颈部较宽、血管畸形范围过大)
o患者血流动力学不稳定,需优先转介入或手术
4. 临床意义
这些数据反映了急诊结肠镜在下消化道出血中的实际效能:
1. 检出率高,但并非100%:即使条件理想,仍有20–30%的患者无法通过急诊结肠镜找到出血源
2. 止血率有限:能找到出血点并不等于能安全地内镜止血,部分患者仍需依赖血管介入或手术
3. 技术发展影响结果:从1988年到2003年,完成率、诊断率均有提升,但止血率并未显著上升(仍在20–40%区间),说明内镜止血在下消化道出血中存在天然瓶颈
4. MDT的重要性:结合上一轮你提供的MDT共识——当内镜无法明确或无法处理时,应及时转向血管介入或手术,而非反复尝试内镜
5. 与上一轮内容的衔接
结合此前整理的“血管内介入指征”,可以形成以下逻辑闭环:
|
情况 |
处理 |
|
急诊结肠镜找到出血点且适合内镜止血 |
内镜止血(成功率约20–40%) |
|
急诊结肠镜找到出血点但不适合内镜止血 |
转入血管介入或手术 |
|
急诊结肠镜未能找到出血点 |
考虑CT血管成像、核素显像、血管造影或重复内镜 |
|
急诊结肠镜因大量出血视野不清 |
直接行CT血管成像或血管造影 |
如果你需要,我可以帮你把这个表格更新到近年的研究数据,或者将它与你前面几轮的笔记合并,形成一份完整的消化道出血诊疗参考文档。
本栏目编者列出了消化道出血中血管造影(Angiography)的适应证,特别聚焦于下消化道以及不明原因/小肠出血的情况。
结合前几轮关于内镜失败、MDT决策和急诊结肠镜效能的内容,我将这些指征整理并展开如下:
血管造影在下消化道出血中的适应证
1. 大量出血 (Massive bleeding)
核心指征:患者存在大量活动性出血,表现为血流动力学不稳定、需要大量输血(如24小时内≥4单位)、或出现休克。
临床场景:
o 内镜无法进行(患者无法耐受或风险过高)
o 内镜视野被血液完全遮挡,无法找到出血点
o 内镜已尝试但止血失败
·优势:血管造影(尤其是CT血管成像或数字减影血管造影)对活动性出血(造影剂外溢速率≥0.5 mL/min)的定位准确,且可同时进行超选择性栓塞止血。
2. 无法进行结肠镜检查 (Inability to prepare the patient for the colonoscopy)
·临床场景:
o 急诊情况:患者血流动力学不稳定,无法耐受肠道准备的时间或液体负荷
o 肠道准备禁忌:如疑似或确诊的肠梗阻、肠穿孔、严重肠麻痹
o 技术困难:既往有盆腔手术史、严重肠粘连、结肠扭曲,导致结肠镜难以完成或风险极高
·替代逻辑:当结肠镜无法实施时,血管造影成为定位和止血的重要替代手段,尤其适用于右半结肠和小肠的动脉性出血。
3. 不明原因(小肠)出血 (Obscure / Small intestine)
核心场景:胃镜和结肠镜检查均未找到出血源,但临床高度怀疑小肠出血。
常见病因:
o 小肠血管发育不良(Angiodysplasia)
o 小肠间质瘤(GIST)或腺癌
o 梅克尔憩室(Meckel‘s diverticulum)
o 克罗恩病(Crohn’s disease)
·血管造影的价值:
o 对于活动性出血的小肠出血,血管造影可精确定位并栓塞
o 对于间歇性出血,可考虑激发性血管造影(Provocative angiography),在造影前使用抗凝剂或血管扩张剂诱发隐匿性出血点显影
4. 复发性隐匿性出血 (Recurrent Occult)
定义:反复出现隐匿性消化道出血(即粪便潜血阳性,或反复发作的缺铁性贫血,但无肉眼可见的便血或黑便),且常规内镜(胃镜+结肠镜)未能明确病因。
临床场景:
o 患者多次因不明原因的缺铁性贫血需要输血或补铁
o 胶囊内镜或小肠镜提示小肠存在可疑血管病变,但未进行或无法进行内镜下治疗
o 出血反复发作,严重影响生活质量
·血管造影的作用:
o在活动性出血发作时进行,有较高阳性率
o对于血管畸形等病变,即使未见到活动性造影剂外溢,也可能通过异常血管形态(如早期充盈静脉、血管簇)推测出血源并进行经验性栓塞
补充说明:血管造影在上下消化道中的角色差异
|
项目 |
上消化道 |
下消化道 / 小肠 |
|
一线地位 |
内镜(胃镜)是绝对首选 |
结肠镜是首选,但血管造影有明确的“二线/替代”地位 |
|
血管造影指征 |
内镜止血失败的静脉曲张出血、十二指肠降部以后难以到达部位的出血 |
大量出血、无法行结肠镜、小肠出血、复发性隐匿性出血 |
|
技术成功率 |
较高(因血管解剖相对固定) |
依赖活动性出血速率,小肠分支较细,超选有一定难度 |
整体流程图(更新版)

对于不明原因(小肠)出血和复发性隐匿性出血,血管造影通常安排在胶囊内镜或小肠镜之后,或在活动性出血发作时作为一线定位手段。
关键总结
|
指征 |
说明 |
|
大量出血 |
血流动力学不稳定,内镜无法实施或视野不清 |
|
无法结肠镜准备 |
肠梗阻、穿孔风险、无法耐受肠道准备 |
|
小肠出血(不明原因) |
胃镜+结肠镜阴性,临床高度怀疑小肠来源 |
|
复发性隐匿性出血 |
反复潜血阳性/贫血,常规内镜无法明确病因 |
如果你正在整理消化道出血的介入治疗适应证,我可以将这些内容与你之前整理的“急诊结肠镜表格”和“血管内介入指征”合并,形成一份完整的下消化道出血诊疗决策参考。
| 